Zwei Jahre Pandemie: Was wir bisher über das Coronavirus wissen – und was nicht
Dieser Tage ist es tatsächlich schon zwei Jahre her, dass Berichte über eine mysteriöse Lungenkrankheit in China aufkamen. Zunächst blickten wir noch ungläubig nach Wuhan, wo innerhalb von nur acht Tagen unter der Beteiligung von 7.000 Arbeitern ein Krankenhaus mit 30 Intensivstationen entstand. Kurze Zeit später stand fest, dass das sogenannte "neuartige Coronavirus" dazu veranlasst hatte, so rasch neue Kapazitäten zur Versorgung Kranker aufzubauen. Von Asien aus verbreitete sich SARS-CoV-2 bald über den ganzen Globus – und hat die Welt auch heute fest im Griff.
Wissenschafterinnen und Wissenschafter weltweit forschen intensiv an dem neuen Virus, an Therapien und Impfstoffen. Das Wort "Preprint" ist mittlerweile vielen geläufig - es beschreibt eine Studie, die zwar veröffentlicht, aber noch nicht von Fachkolleginnen und Fachkollegen begutachtet wurde. Üblicherweise geschieht dies vor der Veröffentlichung. Die Geschwindigkeit der Ausbreitung sorgte aber dafür, dass Forschungsergebnisse möglichst schnell zugänglich gemacht wurden, um rasch Erkenntnisse über die neue Krankheit zu gewinnen. Twitter erhielt als Medium, wo Expertinnen und Experten unterschiedlicher Fachrichtungen ihre Einschätzungen und Daten teilen, hohen Stellenwert. Internationale Forscherinnen und Forscher wollen so dazu beitragen, die Pandemie möglichst rasch zu beenden und schwere Erkrankungen und Todesfälle zu verhindern.
Die wichtigsten Erkenntnisse, die bisher bekannt sind und wo es noch mehr Klarheit bedarf, auf einen Blick:
Neue Mutationen
Mutationen liegen in der Natur jedes Virus. Wenn es sich in seinem Wirt vermehrt, treten laufend kleine Kopierfehler auf, die den genetischen Code des Virus verändern – es mutiert. Ab einer gewissen Anzahl von Mutationen im Virus-Genom spricht man von einer neuen Variante. In welche Richtung sich ein Erreger verändert, ist nicht prognostizierbar. Prinzipiell ist es nicht im Sinne des Virus, seinen Wirt zu töten – immerhin sichert dieser ihm den Fortbestand. Weil es aber das Ziel eines Virus ist, größtmögliche Verbreitung zu erreichen, setzen sich Varianten mit höherer Infektiösität durch.
Nach dem Wildtyp, Alpha, Beta, Gamma und Delta wird nun in vielen Ländern die Omikron-Variante dominant. Weitere Mutationen können folgen, nicht alle sind besorgniserregend, viele verlaufen in einer Sackgasse. Manche aber setzen sich aufgrund eines Vorteils, etwa weil sie die Immunabwehr überlisten können, durch. "Besonders günstig für Mutationen sind Patienten mit langer Infektionszeit, also immer dann, wenn das Virus relativ lange in einem Patienten ist und Zeit hat, zu mutieren. Das ist eher bei Ungeimpften, schlecht geschützten Personen, weniger bei Geimpften der Fall", sagt etwa Christoph Neumann-Haefelin, Virologe am Uniklinikum Freiburg. Hohe Durchimpfungsraten sowie rechtzeitig gesetzte Auffrischungsimpfungen wirken dem entgegen. Wann und wo die nächste besorgniserregende Variante auftaucht, ist nicht absehbar. Weltweit werden aber über Genomsequenzierungen laufend Proben analysiert, um sie zu entdecken. Die Weltgesundheitsorganisation WHO stuft diese als besorgniserregend oder nicht besorgniserregend ein.
Unterschätzte Aerosole
Anfangs ging man davon aus, dass die Ansteckung über Tröpfcheninfektion erfolgt, also dann, wenn man angeniest oder angehustet wird. Es zeigte sich jedoch, dass die Übertragung vor allem über Aerosole passiert. Das sind kleine, in der Luft freischwebende Teilchen, die wir auch ausatmen. Atmen infizierte Personen aus, haften die Viruspartikel auch an den ebenfalls ausgeatmeten Aerosolen. Sie reichern sich in Räumen an und zwar über Stunden, wenn nicht gelüftet wird. "Je lauter man spricht oder je mehr man singt oder Sport betreibt, desto mehr Atemaktivität besteht, desto höher ist die Anzahl der ausgeatmeten Partikel", erklärt Aerosolforscherin Bernadett Weinzierl von der Uni Wien.
Je mehr über die Ansteckungswege bekannt wurde, desto mehr konnten Maßnahmen daran angepasst werden. Anfänglich etablierte sich der Mund-Nasen-Schutz, später wurde er durch die FFP2-Maske ersetzt, die Viruspartikel deutlich besser herausfiltert. Hinzu kamen Abstandsregeln, regelmäßiges Lüften in Schulen und die Idee Luftfiltergeräte anzuschaffen. Diese wurde allerdings nicht konsequent verfolgt - oft beruhte es bisher auf Initiativen von Gemeinden, Schulen und Eltern, dass derartige Geräte aufgestellt werden. Selbst die kostengünstigen CO2-Messgeräte, die anzeigen, wann es Zeit für einen Luftaustausch ist und so auch dazu beitragen können, Viruspartikel im Raum zu reduzieren, sind bisher in Österreich kaum verbreitet. Hier besteht noch Potenzial, um das Ansteckungsrisiko in Innenräumen zu reduzieren. In Belgien sind beispielsweise CO2-Messgeräte etwa in Fitnessstudios, Theatern und Restaurants Pflicht, ebenso wie in Gesundheitseinrichtungen.
Vielzahl an Tests
In der ersten Phase der Pandemie waren vor allem Antigentests stark verbreitet. Allerdings zeigte sich zunehmend, dass ihre Genauigkeit und Zuverlässigkeit - je nach Test - sehr unterschiedlich ist. Schließlich nutzten auch viele Unternehmen die Gelegenheit Geld zu verdienen und Tests zu importieren, die nicht gut erkennen, ob jemand infiziert ist oder nicht. PCR-Tests, die anfangs sehr teuer waren und privat bezahlt werden mussten, sind mittlerweile vor allem in Wien leicht und kostenlos zugänglich. Ihre Gültigkeitsdauer bei Zutrittsregelungen musste mit der Delta-Variante allerdings angepasst werden - von 72 auf 48 Stunden. Auch in den Schulen hat sich das Testen etabliert und wird großteils gut angenommen.
Unklar ist bisher, wie das Testen im Kindergarten funktionieren kann. Einige Bundesländer bieten für die Kleinsten Testmöglichkeiten. So können Eltern im Burgenland ihre Kinder einmal pro Woche mittels Lollipop-PCR-Test testen lassen. In Niederösterreich setzt man auf Lollipop-Antigentests, deren Zuverlässigkeit allerdings umstritten ist. In Wien wurden Vorschulkindern ab vier Jahren einmalig zwei Gurgeltests ausgeteilt - Eltern sollten so motiviert werden, ihre Kinder regelmäßig über die "Alles Gurgelt"-Aktion in Supermärkten zu testen. In Niederösterreich entstand - unterstützt vom Niederösterreichischen Patientenanwalt Gerald Bachinger - eine Intiative, die sich für eine Testpflicht im Kindergarten einsetzt. Noch gibt es dazu aber keine Regelung, derzeit erfolgen Tests freiwillig.
Hoffnung Medikamente
Für die Behandlung an Covid-19-Erkrankter gibt es mittlerweile ein paar wenige Medikamente. Allerdings sind sie nicht die erhofften Wundermittel. Sie können nicht bei allen Patientinnen und Patienten eingesetzt werden und sorgen zum Teil für unerwünschte Nebenwirkungen. Zuletzt weckte die Pillenkombination Paxlovid von Pfizer Hoffnungen. Das antivirale Mittel senkt bei Risikopatienten die Gefahr im Krankenhaus behandelt werden zu müssen oder zu sterben um fast 90 Prozent, indem es die Virenvermehrung stoppt. "Für eine Tablette zum Schlucken sind das beeindruckende Daten. Sie wird uns eine tolle Stütze in der Pandemie sein", befindet Markus Zeitlinger, Vorstand der Universitätsklinik für klinische Pharmakologie der MedUni Wien.
Noch ist allerdings nicht klar, wann Paxlovid in Österreich verfügbar sein wird und auch nicht, wo es erhältlich sein wird. Da die Tabletten drei bis fünf Tage nach Symptombeginn eingenommen werden müssen, braucht es ausgeklügelte Logistik, um sie zu den Risikopatientinnen und -patienten zu bekommen. Für Schwangere und Unter-18-Jährige ist Paxlovid nicht einsetzbar.
Auch Antikörperpräparate, die per Infusion verabreicht werden und bereits angewandt werden, sind zur Zeit nur in spezialisierten Zentren für wenige Patienten verfügbar. Kürzlich kam in Österreich die erste Lieferung des Präparats Sotrovimab von GSK an, in den USA erhielten in den vergangenen Tagen sowohl Molnupiravir des Pharmaunternehmens MSD (USA: Merck & Co.) als auch Paxlovid von Pfizer eine Notfallzulassung. Keines der derzeit bekannten Mittel sei allerdings ein Ersatz für eine Impfung oder ein sicherer Schutz vor schweren Verläufen. "Es wird trotz aller verfügbarer Therapien immer wieder schwere Verläufe und Todesfälle geben“, betont etwa Infektiologe Alexander Zoufaly von der Klinik Favoriten in Wien.
Impfung gegen Omikron?
Rund zehn Monate nach Ausbruch der Pandemie wurden die ersten Impfungen gegen Covid-19 verabreicht. In Österreich war dies Ende Dezember 2020 der Fall - zunächst erhielten Gesundheitspersonal sowie Risikopersonen die erste Spritze. Anfänglich waren die Impfstoffe von Biontech/Pfizer sowie AstraZeneca verfügbar. Die enorme Geschwindigkeit, mit der Impfstoffe verfügbar waren, ist bemerkenswert, sorgt aber gleichzeitig bei Impfskeptikern für Verunsicherung. Weltweit wurden Meldesysteme für Nebenwirkungen und Impfreaktionen eingerichtet. Am häufigsten wurden Reaktionen wie Schmerzen an der Einstichstelle, Kopfweh, Fieber und Schüttelfrost berichtet. Selten treten etwa Herzmuskelentzündungen oder sehr selten Sinusvenenthrombosen - dabei kommt es zu einem Verschluss bestimmter Venen im Gehirn - auf. Bei mehr als sechs Milliarden Dosen, die bisher weltweit verabreicht wurden, seien ausreichend Daten vorhanden, um Nebenwirkungen zu kennen und entsprechend reagieren zu können, meint der deutsche Immunologe Carsten Watzl. "Covid-19-Impfstoffe sind in Bezug auf Langzeitfolgen und seltene Nebenwirkungen bereits besser erforscht als andere Impfungen", so Watzl.
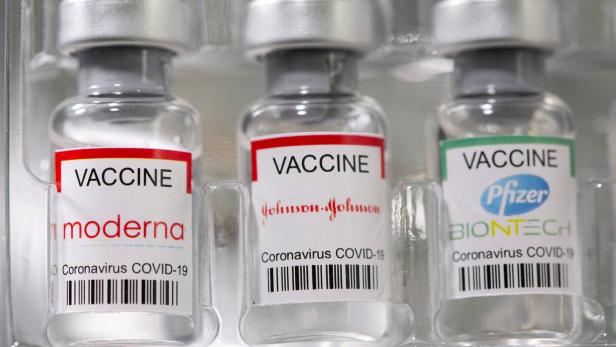
Stoff für Diskussion bietet auch die Art des Impfstoffs. Bisher sind in Österreich Vektorimpfstoffe (AstraZeneca, Johnson & Johnson) und mRNA-Impfstoffe (Biontech/Pfizer, Moderna) zugelassen. Zuletzt sprach sich die Europäische Arzneimittelbehörde EMA für die Zulassung des Proteinimpfstoffs von Novavax aus. Dieser könnte Anfang des kommenden Jahres verfügbar sein. Manche warten auf Totimpfstoffe - bisher ist kein solcher zugelassen, jener von Valneva wird noch geprüft, wobei Expertinnen und Experten betonen, dass nicht zugewartet werden sollte.
Alle Hersteller prüfen derzeit, wie gut ihre Impfstoffe gegen die neue Variante Omikron schützen. Bisher bekannt ist, dass es drei Impfungen braucht, um je nach Impfstoff zu 70 bis 75 Prozent geschützt zu sein. Das ist weniger als bei Delta, aber reduziert das Risiko für schwere Verläufe und Todesfälle. Möglich sind auch Anpassungen der Impfstoffe an Virusmutationen. Sowohl Biontech/Pfizer als auch Moderna rechnen mit etwa drei Monaten, innerhalb derer sie einen angepassten Impfstoff auf den Markt bringen können. Noch ist nicht klar, ob und wann dies für die Omikron-Variante der Fall sein wird.
Ende November wurden für die EU auch Impfungen für Kinder von fünf bis elf Jahren zugelassen. Dies betrifft vorerst nur den Impfstoff von Biontech/Pfizer, wobei zunächst ein Drittel der Erwachsenendosis verwendet wurde, ein eigener Kinderimpfstoff folgte - er unterscheidet sich minimal vom Erwachsenenimpfstoff, allerdings lediglich in Bezug auf Dosis und Lagerungseigenschaften, nicht hinsichtlich der verabreichten mRNA. Bisher werden Kinder zweimal geimpft, weil noch nicht feststeht, wann eine Boosterung erfolgen soll. Biontech/Pfizer untersucht derzeit die dritte Impfung für die Altersgruppe der Fünf- bis Elfjährigen.
Enttäuschend waren bisher die Studien für zwei- bis fünfjährige Kinder. Die Daten der laufenden Kleinkinderstudie von Biontech/Pfizer deuten bisher auf eine zu schwache Immunreaktion nach zwei Stichen hin. Getestet wurden Dosen mit je drei Mikrogramm, das ist ein Zehntel der Erwachsenendosis. Bei Kleinkindern im Alter von sechs Monaten bis zwei Jahren führte die zweimalige Impfung gegen Covid-19 jedoch zu einer Reaktion, die mit jener von 16- bis 25-Jährigen vergleichbar war. Nächster Schritt ist, eine Booster-Impfung für die Zwei- bis Fünfjährigen zu testen, eine Dosiserhöhung ist derzeit nicht angedacht. Offen ist, wann ein Impfstoff für diese Altersgruppe auf den Markt kommt, auch für Kinder unter zwei Jahren gibt es noch keine Zulassung.
Auch Kinder erkranken
Während zu Beginn der Pandemie die Meinung vorherrschte, dass Kinder kaum schwer erkranken, zeigen Daten mittlerweile ein anderes Bild. Zwar verläuft eine Infektion bei Kindern zwischen fünf und 17 Jahren oft asymptomatisch oder mit milden und kurz anhaltenden Symptomen. Längere Erkrankungen werden allerdings auch berichtet. Nach zwei bis sechs Wochen nach einer Covid-Infektion kann es zudem bei Kindern zum sogenannten Hyperinflammationssyndrom kommen. Dieses zeigt sich durch rote Flecken auf der Haut, hohes Fieber, gerötete Bindehaut und stark durchblutete rote, teilweise rissige Lippen sowie Augenringe, Bauchschmerzen, Durchfall und Erbrechen und leichten Husten. Das Syndrom kann auch nach einem milden oder symptomlosen Verlauf auftreten.
Eines von 1.000 betroffenen Kindern entwickelt zudem Long Covid.
Long Covid als Zukunftsthema
Erst nach den ersten Monaten der Pandemie zeigte sich, dass Infizierte Wochen bis Monate später Symptome anhaltende Symptome aufwiesen. Das Syndrom wurde schließlich als Long Covid bezeichnet. Von Long Covid spricht man, wenn die Symptome vier bis zwölf Wochen nach überstandener Covid-Infektion auftreten. Am häufigsten kommt es zu körperlicher und kognitiver Erschöpfung, Problemen bei Konzentration und Merkfähigkeit, Kreislaufproblemen, Gelenksschmerzen, Atemnot und Verdauungsschwierigkeiten. Auch der Schlaf ist oft nicht erholsam. Schätzungen zufolge sind zehn bis 20 Prozent der Infizierten betroffen, neue Daten der Uni Mainz zeigen sogar, dass bis zu 40 Prozent aller Infizierten Long Covid entwickeln. Unter ehemaligen Spitalspatienten sind es sogar 70 Prozent.
Unter Betroffenen sind junge, fitte Menschen ohne Vorerkrankungen genauso wie Risikopatientinnen und -patienten. Die oft sechs bis neun Monate anhaltenden Erschöpfungszustände machen es ihnen oft unmöglich, ihren Alltag und Job zu bewältigen. Lungenfacharzt Ralf Harun Zwick, Leiter der ambulanten internistischen Rehabilitation der Therme Wien Med bezeichnet Long Covid etwa als "grausames Chamäleon", weil es bei den Betroffenen vielerlei Probleme "vom Kopf bis zu den Zehen", wie Gedächtnisstörungen, Haarausfall, Herz-, Lungen- und Darmbeschwerden verursacht.
Noch gibt es wenig medizinisches Angebot für Long Covid Patienten, oft vergeht ein halbes Jahr oder sogar mehr, bis sie überhaupt die richtige Diagnose erhalten. Therapieplätze sind Mangelware. Die langanhaltende Erkrankung wird ein Zukunftsthema, da bei hohen Infektionszahlen - unabhängig von der Schwere der Erkrankung - Long Covid häufig auftreten wird. Betroffene sind großteils nicht in der Lage ihrem Job nachzugehen, sodass es hier nicht nur mehr Behandlungsmöglichkeiten, sondern auch Lösungen für längere Arbeitsausfälle brauchen wird.
Inwiefern die hochinfektiöse Omikron-Variante das Long Covid-Auftreten beeinflusst, ob es etwa durch die hohe Infektiosität auch mehr Langzeiterkrankungen geben wird oder ob Omikron Long Covid weniger auslöst -, weiß man derzeit noch nicht. Dazu fehlen bisher Erfahrungswerte und Daten, da Omikron noch nicht lange genug im Umlauf ist.





Kommentare