Triage in der Intensivmedizin: Wer im Ernstfall ein Bett bekommt
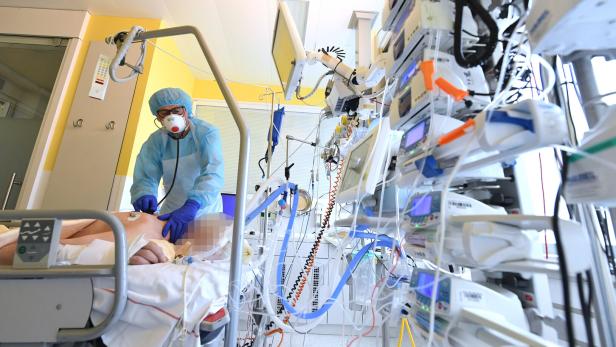
„Die Triage ist noch nicht da, ist jedoch bereits absehbar.“ Mit diesen Worten warnte am Dienstag der Gesundheitsdirektor von Luzern, Guido Graf, vor neuerlichen Engpässen in Spitälern. Knappe Ressourcen gab es in der vierten Corona-Welle auch in Österreich: „Wenn ich Herzoperationen immer wieder verschieben muss, weil so viele akute Covid-19-Patienten zu versorgen sind, ist das schon Teil der Triage, auch wenn wir es Priorisierung nennen“, sagt der Tiroler Intensivmediziner Walter Hasibeder, Präsident der Intensivmediziner-Fachgesellschaft Ögari.
Für die Vorgangsweise von Medizinern bei knappen intensivmedizinischen Ressourcen gibt es umfangreiche Leitlinien und Stellungnahmen der Fachgesellschaften und auch der Österreichischen Bioethikkommission. Ähnlich ist das in Deutschland. Dort hat aber jetzt das Bundesverfassungsgericht in Karlsruhe entschieden, dass es auch einer gesetzlichen Regelung bedarf. Eine Benachteiligung von Menschen mit Behinderungen solle damit verhindert werden.
Aber wie sind die Regelungen in Österreich?
Team-Entscheidung
In Österreich ist die Skepsis gegenüber einer gesetzlichen Regelung groß: „Die medizinische Einschätzung, wer von einer intensivmedizinischen Behandlung den größten Nutzen hat, wird man nicht gesetzlich festlegen können“, sagt der Intensivmediziner Andreas Valentin. Er ist Präsident des Verbands aller österreichischen intensivmedizinischen Fachgesellschaften (Fasim) und Mitglied der Österreichischen Bioethikkommission. „Das ist eine Einschätzung, die im Team anhand bestimmter Kriterien getroffen wird.“
„Eine Behinderung spielt keine Rolle bei der Entscheidung über knappe Ressourcen. Die Prognose wird von der Schwere der akuten Erkrankung bestimmt“, sagt auch Hasibeder. „Erfahrene Mediziner entscheiden, oft gemeinsam mit dem Pflegepersonal, anhand aller zur Verfügung stehenden Informationen.“
Eine ausführlichen Artikel zur Geschichte der Triage lesen Sie bitte hier:
Zwar fließen auch Vorerkrankungen in die Einschätzung ein, wie Valentin erklärt: „Wenn jemand mit einer fortgeschrittenen Herz-, Krebs- oder Lungenerkrankung einen schweren Covid-19-Verlauf hat, ist die Überlebenschance leider wesentlich geringer als bei jemandem sonst völlig Gesunden. Aber das hat nichts mit einer Behinderung an sich zu tun.“
Das maßgebliche Entscheidungskriterium ist auch aus Sicht der Bioethikkommission die „kurzfristige Überlebenswahrscheinlichkeit“ – eine Behinderung ist dafür kein Kriterium.
Valentin nennt ein Beispiel: „Eine Person, die, aus welchen Gründen auch immer, einen Rollstuhl benötigt, aber sonst gesund ist, hat dadurch keine schlechtere Chance, auf der Intensivstation eine Covid-19-Erkrankung zu überleben. Anders ist das, wenn gleichzeitig eine fortgeschrittene Lungenerkrankung COPD vorhanden ist – aber das ist unabhängig vom Rollstuhl.“
Ein ausführliches Interview mit der Vorsitzenden der Bioethikkommission zum Thema Triage lesen Sie bitte hier:
Ein „Konsensuspapier“ des Fachgesellschaften-Verbands Fasim listet „verpönte Priorisierungskriterien“ auf, darunter sind auch „das bloße Faktum eines bestimmten kalendarischen Alters, das bloße Vorhandensein bestimmter Grunderkrankungen oder Behinderungen“.
„Eine Behinderung darf keine Schlechterstellung bedeuten“, unterstreicht auch Christiane Druml, Vorsitzende der Bioethikkommission. Diese betont in ihrer Stellungnahme „zum Umgang mit knappen Ressourcen in der Gesundheitsversorgung“, dass Menschen mit physischen oder psychischen bzw. kognitiven Einschränkungen „unter Umständen auch höhere Ressourcenzuteilung“ benötigen, um dieselbe Chance zu haben wie Menschen ohne Einschränkung.
Druml sieht es als schwierig, gesetzliche Definitionen zu finden, die jedem Einzelfall gerecht werden: „Ich muss schon darauf vertrauen, dass gut ausgebildete und anhand der wissenschaftlichen Erkenntnisse sowie ihrer Erfahrung geschulte Ärztinnen und Ärzte die richtigen Entscheidungen treffen.“
Was ein Verfassungsexperte sagt
Die Entscheidungen von Ärzten müssen sachlich begründet sein. Die Diskriminierung von Menschen aufgrund ihrer Behinderung ist verboten.
Diese beiden Grundsätze im österreichischen Recht reichen eigentlich schon aus, dass Patienten wegen ihrer Behinderung nicht nachgereiht werden dürfen, wenn im Spital die Ressourcen knapp werden, erklärt Verfassungsexperte Christoph Bezemek von der Uni Graz.

In Deutschland ist die Rechtslage inklusive Diskriminierungsverbot ganz ähnlich. Trotzdem hat das Bundesverfassungsgericht nun entschieden, dass die Regelungen für die Triage präzisiert werden müssen.
Eine solche Klarstellung könnte man auch in Österreich überlegen – aber ist das notwendig? Bezemek ist skeptisch. „Je konkreter die Regelung, desto geringer die Flexibilität. Gerade im intensivmedizinischen Bereich braucht es ein hohes Maß an fachlich begründetem Ermessen durch Ärzte. Sie in ein allzu enges Korsett zu stecken, kann für alle Beteiligten nachteilig ausfallen“, sagt der Jurist. Denn: „Das Leben ist immer kreativer als der Gesetzgeber.“ Wichtig sei, dass die ärztliche Einschätzung und der Anspruch des Patienten, nicht diskriminiert zu werden, in Einklang sind.
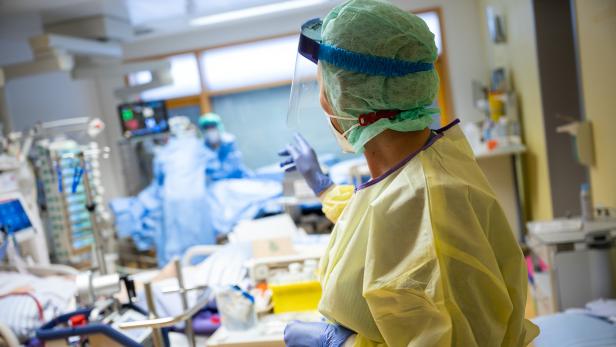
Triageteam in Salzburg: Die Erfahrungen
Es war Mitte November. Von einem Lockdown wollte die Politik damals noch nichts wissen, obwohl die Infektionszahlen speziell in Salzburg und in Oberösterreich steil in die Höhe schossen. Damit war verbunden, dass die Intensivstationen an die Kapazitätsgrenzen gelangten. In Salzburg waren zu diesem Zeitpunkt 31 von 51 für Covid-Patienten vorgesehene Intensivbetten belegt.
Diese schwierige Situation bewegte die Salzburger Landeskliniken (SALK) zu einem Schritt, der in ganz Österreich für Aufsehen sorgte. Es wurde ein sechsköpfiges Triagierungsteam nominiert, das aus fünf Fachmedizinern und einer Juristin zusammengesetzt worden war. Der Auftrag: Im Fall der Fälle müsste dieses Team entscheiden, welche Patienten noch intensivmedizinisch behandelt werden können oder müssen – und welche nicht. Damit war man an einem Punkt angelangt, vor dem man sich seit Beginn der Pandemie immer gefürchtet hatte: die Notwendigkeit einer Triage, die von Ärzten die Entscheidung abverlangt, wen sie behandeln, wenn plötzlich zu wenige Intensivbetten vorhanden sind.

Triage-Expertenteam wegen überlasteter Intensivstationen.
Regelmäßige Treffen
Mit so einer Entscheidung war das Team direkt bisher noch nicht konfrontiert gewesen. Dennoch treffen sich die Experten seither zweimal die Woche, um die Situation in den Landeskliniken genau zu besprechen. „Wir bereiten uns vor, damit die Leute, die im Krankenhaus an der Front stehen, nicht alleine gelassen werden“, sagt Astrid Steinwendtner-Kolator, Leiterin des Qualitäts- und Riskmanagements in den Kliniken und selbst Intensivmedizinerin. Es werde dabei etwa genau besprochen, was im Nachtdienst zu tun sei, wenn bestimmte Fälle eintreten.
Das sei notwendig, weil in Österreich bezüglich einer Triage gesetzlich nichts geregelt sei. Im Team so etwas zu besprechen sei einfacher, als „wenn man allein im Nachtdienst vor einer Entscheidung steht“. Es gehe dabei um die Patienten, aber auch um die Mitarbeiter. Steinwendtner-Kolator: „Wir können die Mitarbeiter nicht im Regen stehen lassen.“
Die Salzburger Landeskliniken haben da aus der Not heraus eine Vorreiterrolle übernommen. In den anderen Bundesländern wurden solche Expertenteams noch nicht eingerichtet. Dort spricht man bezüglich der vergangenen Wochen von einer „Triage light“. Dabei geht es um die Entscheidung, welche Operationen im Hinblick auf die Bettenknappheit verschoben werden können.




Kommentare