Krebsforschung: Warum das Jahr 2022 so besonders war

"2022 ist in der Krebsforschung hervorgestochen – und das in Zeiten, in denen sich jedes Jahr viel tut", sagt der Onkologe Matthias Preusser, Leiter der Klinischen Abteilung für Onkologie (Uni Klinik für Innere Medizin I) von MedUni und AKH Wien. Eine Überblick zu den wichtigsten Fortschritten des ablaufenden Jahres.
„Trojanische Pferde“: „Der größte Durchbruch 2022 sind aus meiner Sicht Erfolge mit der Kombination eines Antikörpers mit einer Chemotherapie“, sagt Preusser: „Weil diese Verbindungen einen eindeutigen Vorteil zeigen und bereits im klinischen Alltag etwa gegen Brustkrebs eingesetzt werden.“
Der Antikörper spürt gezielt Krebszellen auf und wird von ihnen aufgenommen. Die an ihn gebundene und quasi „eingeschmuggelte“ Chemotherapie wird in den Zellen freigesetzt und gezielt dort aktiv. Heuer hat eine Studie ergeben, dass dies auch bei einer Brustkrebsform wirkt, wo man das nicht angenommen hatte – bei Krebszellen, an deren Oberfläche nur wenig von dem Protein HER-2 vorhanden ist. Das betrifft immerhin 55 Prozent aller Patientinnen. Und eine Studie unter der Leitung der MedUni Wien zeigte auch einen Erfolg bei der Therapie von Gehirnmetastasen bei bestimmten Brustkrebsformen.

Onkologe Matthias Preusser von der MedUni Wien.
Auch gegen Magenkrebs steht eine europäische Zulassung für ein „Antikörper-Wirkstoff-Konjugat“ im Raum.
mRNA-Impfung: Bereits Jahre vor der Pandemie forschten die Entwickler der Covid-Vakzine an mRNA-Impfstoffen gegen Krebs. Vor Kurzem konnten die US-Firma Moderna und der US-Pharmakonzern MSD einen Erfolg gegen schwarzen Hautkrebs melden: „Zum ersten Mal zeigte sich in einer Studie nach höchsten Standards: Wird die moderne Immuntherapie mit der mRNA-Impfung kombiniert, sinkt das Risiko für ein Wiederauftreten des Tumors und für einen tödlichen Verlauf im Vergleich nur zur Immuntherapie um 40 Prozent.“
Vorerst stehen diese Daten nur in einer Pressemitteilung, publiziert ist die Studie noch nicht. Trotzdem: „Meine australische Kollegin Georgina Long hat von einem ,Penicillin–Moment‘ der Krebsforschung gesprochen, weil es – in Anlehnung an das erste Antibiotikum – der erste Beleg für eine völlig neue Therapieform ist.“
Immuntherapie: Sie wird bei bereits seit einigen Jahren bei bestimmten Patientengruppen etwa mit schwarzem Hautkrebs, Nierenkrebs oder Lungenkrebs erfolgreich eingesetzt. Spezielle Antikörper lösen dabei vom Tumor ausgelöste Blockaden des Immunsystems. „Aber wir erleben hier immer noch Überraschungen“, sagt Preusser. Etwa mit einer Studie zu einer speziellen Form von Mastdarmkrebs: „Bei 18 Patienten in einem frühen Stadium hat das Medikament so gut gewirkt, dass bei allen in der Nachbeobachtungsphase der Studie keine Tumorzellen mehr nachweisbar waren. Es war keine Operation mehr notwendig.“
Immuntherapie
Über alle Tumorarten hinweg profitieren derzeit 15 bis 20 Prozent – Tendenz steigend – der Patientinnen und Patienten davon, sagt Preusser. Tumorzellen können die Aktivität von Abwehrzellen blockieren. Spezielle Antikörper können diese Blockade aufheben.
42-tausend
Menschen erkranken jährlich in Österreich neu an Krebs. Die Zahl der Menschen, die mit Krebs leben, nimmt zu: Dank der generell steigenden Lebenserwartung, verbesserter Früherkennung und moderner Therapien. Anfang 2020 waren es laut Statistik Austria 376.000 Menschen, 2009 waren es 290.000.
Und: „Diese Immuntherapien wurden bisher erst in sehr fortgeschrittenem Tumorstadium eingesetzt. Mittlerweile gibt es aber auch zunehmend Daten über eine gute Wirksamkeit in einem frühen Erkrankungsstadium, wenn sich noch keine Metastasen gebildet haben. „Es ist ein Paradigmenwechsel, dass man quasi dem Tumor nicht hinterherläuft, sondern schon in einem frühen Krankheitsstadium versucht, diese Therapien einzusetzen.“
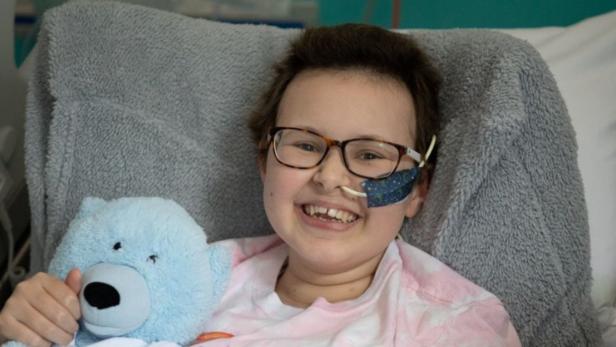
Zelltherapie: In Großbritannien scheint ein 13-jähriges Mädchen, das an einer sehr schwer zu behandelnden Leukämieform litt, geheilt zu sein: Dank einer neuen Therapieform, bei der Abwehrzellen eines Spenders genetisch leicht verändert wurden.
Eine ähnliche Therapie (CAR-T-Zelltherapie) gibt es seit einigen Jahren vor allem bei Kindern und Erwachsenen mit speziellen Leukämien und Lymphomen, wenn sonst keine Therapie wirksam ist. Dabei werden eigene Abwehrzellen der Kinder außerhalb des Körpers so verändert, dass sie die Leukämie-Zellen besser erkennen. Bisher ist der Einsatz auf spezielle Blutkrebsformen begrenzt: „Aber zunehmen zeigen Daten aus frühen Studien, dass diese Therapie etwa auch bei Magen-, Darm- oder Prostatakrebs effektiv sein könnte. Aber das ist noch im Forschungsstadium.“
Breiterer Einsatz: Ob Antikörper-Chemotherapie-Verbindungen oder die Immuntherapie: „Eine erfreuliche Entwicklung, die sich heuer besonders gezeigt hat, ist: Funktioniert eines der neuen Konzepte bei einem Tumortyp, dann kann es nach und nach auch auf andere Tumorarten ausgeweitet werden. Damit steigt der Prozentsatz der Menschen, die wir erfolgreich behandeln können.“


Kommentare