Vorsorgemedizin: Was sie wirklich kann und bringt
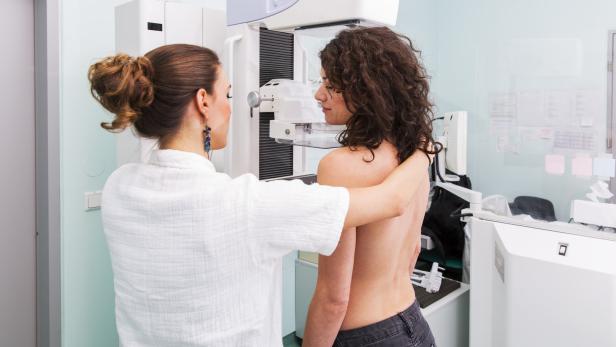
Mammografie lassen sich kleinste Veränderungen des Brustgewebes erkennen.
„Damit Zucker keinen bitteren Nachgeschmack hat: Ganz Wien sorgt vor: Ich bin dabei!“ Eine Kampagne der Wiener Ärztekammer, die auf die verschiedenen Vorsorge- und Früherkennungsuntersuchungen hinweist, zeichnet sich derzeit durch prägnante Sprüche aus. Diese Untersuchungen hätten – gemeinsam mit frühen Therapien und Lebensstiländerungen – ein großes Potenzial, die Gesundheit der Bevölkerung und so auch des Einzelnen „enorm positiv zu beeinflussen“, sagt der Wiener Ärztekammer-Chef Thomas Szekeres.
Auch beim Hauptverband der Sozialversicherungsträger ist man überzeugt: Die allgemeine Vorsorgeuntersuchung habe einen wesentlichen Anteil an der in den vergangenen Jahrzehnten gestiegenen Lebenserwartung. Doch ist das wirklich so? Darüber ist jetzt in Deutschland eine Debatte ausgebrochen. Auslöser ist das Buch „Unsinn Vorsorgemedizin: Wem sie nützt, wann sie schadet“ (Rowohlt Verlag) der deutsch-österreichischen Expertin Ingrid Mühlhauser, Fachärztin für Innere Medizin und Inhaberin des Lehrstuhls für Gesundheitswissenschaften an der Uni Hamburg.

„Der Buchtitel ist ein bisschen extrem“, gibt sie zu. „Aber in der Öffentlichkeit wird oft nur der Nutzen dargestellt – nicht die unerwünschten Wirkungen und der mögliche Schaden, wie etwa Überdiagnosen: Also beispielsweise Krebsdiagnosen, die man nie bekommen hätte, wäre man nicht zur Untersuchung gegangen“ – weil sich diese Erkrankung zu Lebzeiten nie bemerkbar gemacht hätte. Ihr Fazit: „Bei einzelnen Menschen können Vorsorge- und Früherkennungsuntersuchungen einen vorzeitigen Tod verhindern. Aber sehr viel mehr Menschen erleiden einen Schaden. Die Informationen müssen so sein, dass jeder Einzelne Nutzen und Schaden abwiegen kann.“
„Es gibt eindeutige Erfolgsgeschichten“, entgegnet Anita Rieder, Vizerektorin für Lehre und Leiterin des Zentrums für Public Health der MedUni Wien. Der Abstrich von Zellen vom Gebärmutterhals etwa „hat zu einem massiven Rückgang der jährlichen Todesfälle an Gebärmutterhalskrebs geführt“. Und man wisse auch, dass eine frühe Erkennung und frühe Therapie etwa von Brust- oder Darmkrebs in den meisten Fällen zu einer Heilung führt. "Und für viele andere werden Krebserkrankungen dadurch generell zu chronischen Krankheiten."
Lesen Sie bitte unterhalb der Infografik weiter!

Die allgemeine Vorsorgeuntersuchung wiederum helfe, Risikofaktoren für Herz-Kreislauferkrankungen oder Diabetes rechtzeitig zu erkennen – etwa Bluthochdruck oder erhöhte Blutfette: „Durch rechtzeitiges Gegensteuern kann man - auch bei deutlich erhöhtem Risiko - 50 Prozent der Diabetesfälle verhindern oder zumindest hinauszögern. Und es macht bereits einen großen Unterschied, ob jemand fünf Jahre früher oder später an Diabetes erkrankt – nicht nur für die Lebensqualität, auch für das persönliche Herzinfarkt- und Schlaganfallrisiko.
„Wir machen keinen Hehl daraus, dass jedes Programm einen potenziellen Nutzen und potenzielle Risiken hat“, sagt Romana Ruda, Leiterin des Brustkrebs-Früherkennungsprogramms (siehe auch unten). „Vielleicht stand diese Transparenz zu Beginn des Programms 2014 nicht so im Mittelpunkt. Aber wir werden noch umfassender informieren.“
Auch langes Warten
Eines ist unbestritten: Wer sich für eine bestimmte Untersuchung entscheidet, muss mitunter lange warten. Zwar gibt es Termine für Vorsorge-Mammografien meist innerhalb weniger Tage. Bei Darmspiegelungen sind die Wartezeiten sehr unterschiedlich (wenige Tage bis mehrere Monate), für Haut- oder Augenkontrollen können es drei, vier Monate sein. Patientenanwalt Gerald Bachinger: „Viele Patienten scheinen sich daran gewöhnt zu haben und empfinden das als normal – was es aber nicht ist.“
Drei Beispiele: Prostata, Darm, Brust
1. Prostata:
Eines ist geklärt: Der PSA-Test kann die Zahl der Prostatakrebs-Todesfälle um bis zu 32 Prozent senken. „Aber es werden auch kleine Tumore entdeckt, die keinen Krankheitswert haben“, heißt es beim Deutschen Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen – die also nie Probleme machen würden.
Ab 45 sollte Mann an eine Untersuchung beim Urologen denken.
Es gebe heute zwei Ansätze, um bei solchen Tumoren nicht notwendige Behandlungen zu vermeiden, sagt Karl Dorfinger, Präsident des Berufsverbandes der Österreichischen Urologen: „Es wird nach einem erhöhten PSA-Wert keine Biopsie gemacht, sondern die Dynamik mehrerer Werte beobachtet.“ Und Patienten mit Niedrig-Risiko-Tumoren werden nicht sofort behandelt, sondern engmaschig kontrolliert: „50 bis 60 Prozent davon benötigen letztlich keine Therapie.“ Nach einer Prostata-Entfernung gebe es heute deutlich weniger Nebenwirkungen: „Inkontinenz ist fast verschwunden, die Impotenzrate von früher 90 auf rund 50 Prozent gesunken.“
2. Darm:
„Die große Darmspiegelung ist aufwendig, teuer und nicht harmlos ... die verfügbaren Daten sind jedoch ungeeignet, um Nutzen und Schaden der Vorsorge vergleichend beurteilen zu können“, schreibt Ingrid Mühlhauser. Gastroenterologin Monika Ferlitsch vom Projektteam „Qualitätszertifikat Vorsorgekoloskopie“ entgegnet hingegen: „Der Nutzen ist deutlich größer als das Risiko, Komplikationen sind sehr selten.“
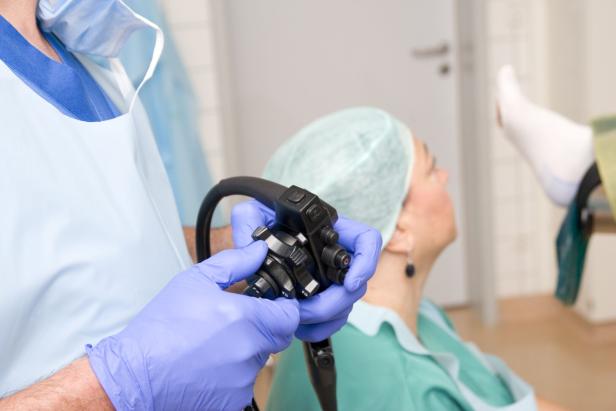
Bei der Untersuchung begutachtet der Arzt Bilder aus dem Darm. Dazu schiebt er ein schlauchförmiges Instrument durch den gesamten Dickdarm.
Beim Abtragen von Darmpolypen (gutartigen Wucherungen der Darmschleimhaut) liege das Blutungsrisiko bei 1:200, „aber die meisten Blutungen hören von selbst auf oder können rasch mit einem Clip gestoppt werden. Ich sehe das nicht als eine Komplikation, sondern als eine Folge der Polypenentfernung.“ Das Risiko eines Durchbruchs der Darmwand liege bei 1:10.000. Bei 40 Prozent der Koloskopien werden Polypen gefunden, bei 25 Prozent Adenome (gutartige Krebsvorstufen), die sich zu Darmkrebs entwickeln können. Und bei ca. 0,5 bis 1 % der Vorsorgekoloskopien wird Darmkrebs entdeckt, der noch keine Symptome gezeigt hat.
3. Brust:
„Holland ist ein Vorzeigeland beim Mammografie-Screening. Aber mehrere Studien haben gezeigt, dass man dadurch auf der Bevölkerungsebene keinen Rückgang der Sterblichkeit nachweisen kann“, sagt Mühlhauser: Einzelne Frauen hätten einen Vorteil, die Frage sei aber, wie viele. Das österreichische qualitätsgesicherte Früherkennungsprogramm läuft noch zu kurz (seit 2014), um etwa einen Rückgang der Todesfälle nachweisen zu können.
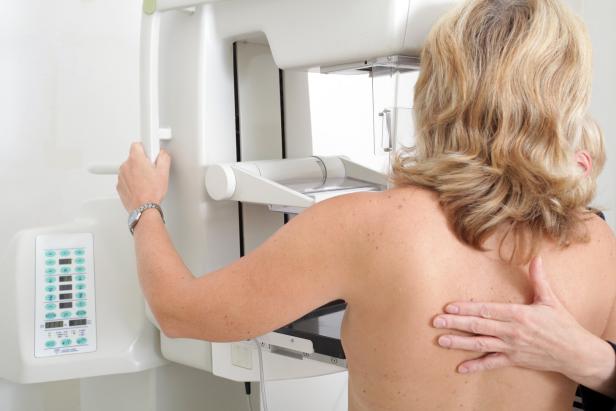
„Für die Altersgruppe der 45- bis 69-Jährigen gibt es eindeutige Daten, dass der Nutzen überwiegt“, sagt die Ärztin Sylvia Reitter-Pförtner vom Programm. Durch hohe Qualitätsstandards (z.B. Vier-Augen-Prinzip bei den Befunden, moderne Geräte) werden Risiken minimiert. Bei Älteren (über 70) steige aber das Risiko von Überdiagnosen. Die Ultraschalluntersuchung kann in bestimmten Fällen eine wichtige Ergänzung sein: Alleine durchgeführt hat sie aber den Nachteil, weniger bösartige Tumore zu entdecken – und mehr falsche Krebsdiagnosen zu produzieren.
Kommentare