Präventiv-Präparat gegen Covid-19: Was der Hoffnungsträger wirklich kann
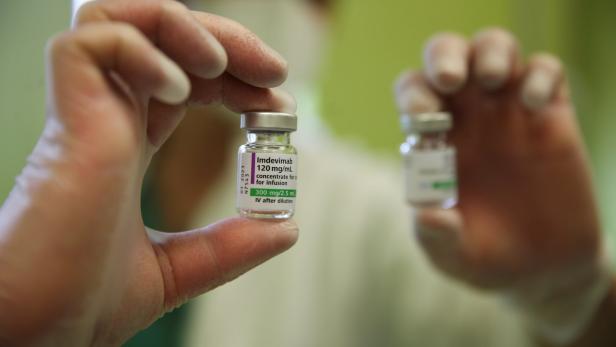
Antikörper-Mittel Imdevimab: Teil der potenten Ronapreve-Arznei.
Es ist erst der dritte Behandlungsansatz gegen Covid-19, der von der Weltgesundheitsorganisation (WHO) unterstützt wird: Am Freitag setzte man die Arznei Ronapreve auf die Liste empfohlener Therapien. Interessant: Das Kombi-Präparat aus den Antikörper-Cocktails Casirivimab und Imdevimab soll Risikopatienten vorbeugend verabreicht werden.
Wobei der Begriff "vorbeugend" durchaus irreführend ist, wie der Klinische Pharmakologe Markus Zeitlinger von der MedUni Wien erläutert: "Für im Labor hergestellte monoklonale Antikörper gibt es grundsätzlich vier Einsatzgebiete – neben der reinen Prophylaxe können sie in einer ganz frühen Phase noch vor einem positiven Testergebnis gegeben werden."
Beispielsweise, wenn man mit einer infizierten Person zusammen in einem Haushalt lebt und eine Ansteckung hochwahrscheinlich ist. "Auf diese Einsatzgebiete bezieht sich die WHO aktuell aber nicht", betont Zeitlinger.
Vielmehr geht es um die Verabreichung in einer Frühphase der Erkrankung, wenn die Betroffenen noch milde Symptome, aufgrund von Vorerkrankungen (Adipositas, Diabetes, Bluthochdruck, etc.) oder einem geschwächten Immunsystem aber ein hohes Risiko für eine Hospitalisierung haben. "Letzteres möchte man mit der Gabe verhindern."
Vielversprechend
Basis für die Empfehlung sind Daten aus dem British Medical Journal. Demnach verkürzt das Präparat der US-Firma Regeneron und des Schweizer Unternehmens Roche Krankenhausaufenthalte um vier Tage. Bei schwerstkranken Patienten senkt es das Sterberisiko außerdem um ein Fünftel. Mit der Einschränkung: Bei Covid-Patienten, die bereits im Spital liegen, muss vor Verabreichung per Bluttest sichergestellt werden, dass sie tatsächlich kaum oder keine Antikörper gebildet haben – etwa, weil sie Medikamente einnehmen, die ihr Immunsystem unterdrücken. "Häufig hat sich in diesem schweren Krankheitsstadium der Körper nämlich schon mit dem Virus auseinandergesetzt und Abwehrstoffe gebildet. Dann profitiert man von einer zusätzlichen medikamentösen Gabe nicht mehr", sagt Zeitlinger.
Im Gegensatz zu anderen Behandlungen greift die Antikörper-Therapie das Virus direkt an. Casirivimab und Imdevimab heften sich an das Spike-Protein des Coronavirus. Das verhindert, dass das Virus in die Körperzellen eindringt und eine Infektion hervorruft. Dem Körper kann so geholfen werden, die Infektion zu überwinden und schneller gesund zu werden.
Hochwirksam
Neben Roche und Regeneron arbeiten noch viele weitere Firmen an der Entwicklung von Antikörper-Präparaten, vier davon haben große klinische Studien abgeschlossen. Erst vor einigen Wochen hatte US-Corona-Chefexperte Anthony Fauci ihr Potenzial unterstrichen. Dem schließt sich Zeitlinger an: "Sie sind hochwirksam und gut verträglich, das ist eine Tatsache. Auch die Gabe ist simpel, weil einmalig."
Die Kosten dafür – sie belaufen sich auf 2.000 bis 3.000 Euro pro Behandlung – setzen der Anwendung aber natürliche Grenzen. "Mit großer Wahrscheinlichkeit werden die Mittel nur einem kleinen Teil der Menschen angeboten werden können."
Derzeit ist noch kein Antikörper-Präparat formal von der Europäischen Arzneimittelagentur (EMA) zugelassen. "Die EMA hat sich positiv dazu geäußert und die Länder durchaus ermutigt, sie national einzusetzen." Auch in Österreich wurden die Antikörper von Regeneron und Roche bereits verabreicht.
Eine Impfung können sie niemals ersetzen, bekräftigt Zeitlinger: "Ungeimpfte können sich nicht auf ihre Wirksamkeit verlassen." Man müsse sich vor Augen halten, dass damit nicht jeder geheilt werden kann. "In den Erprobungsstudien sind Menschen an Covid-19 gestorben, obwohl sie das Medikament bekommen haben."
Lichtgestalten: damals und heute
Im September des vergangenen Jahres empfahl die WHO den Einsatz von entzündungshemmenden Kortikosteroiden (Dexamethason). Vor knapp drei Monaten wurden Tocilizumab und Sarilumab (gegen rheumatische Gelenksentzündungen entwickelt) in die Medikamentenpalette zur Behandlung von Covid-19 aufgenommen. "Ein Mix der beiden Wirkstoffgruppen erzielt aktuell die beste Wirksamkeit", sagt Zeitlinger. Dexamethason senkt die Sterblichkeitsrate bei Spitalspatienten um rund 30 Prozent, gibt man folglich auch noch Tocilizumab, schafft man nochmals ein paar Prozentpunkte mehr.
Remdesivir (hemmt die Virusvermehrung) wird nur mehr sehr eingeschränkt empfohlen. Von anderen Vertretern dieser Medikamentengruppe, etwa dem Wirkstoff Molnupiravir oder den von Pfizer entwickelten noch namenlosen Wirkstoffe PF-07321332 und PF-07304814, erhoffen sich Forschende nach wie vor neue Behandlungsstrategien. Zeitlinger: "Molnupiravir ist tatsächlich im Kommen. Hier gibt es erste positive Daten." Es könnte wie Ronapreve in einer sehr frühen Phase einer Infektion zum Einsatz kommen. Ob es genauso effektiv hilft, sei noch nicht abschätzbar.
Als Enttäuschung entpuppten sich unterdessen der Rheuma-Wirkstoff Hydroxychloroquin, die antivirale Kombi-Arznei Lopinavir/Ritonavir oder das Entwurmungsmittel Ivermectin.
Künftige Keime
Alleine in der EU laufen derzeit rund 500 Medikamentenstudien. Werden sich diese Bemühungen noch lohnen, wenn die Pandemie vorbei ist? "Zum einen ist es unwahrscheinlich, dass wir SARS-CoV-2 ganz loswerden. Es wird also möglicherweise immer eine gewisse Nachfrage nach Medikamente geben, die man abseits der Impfung verabreichen kann", sagt Zeitlinger.
Zudem bestehe aufseiten der Entwickler die Hoffnung, die Präparate künftig gegen andere Keime einzusetzen. "Neue Erreger werden uns immer wieder beschäftigen. Auch wenn sie keine globale Pandemie auslösen."
Den Schwung, den es derzeit in der Forschung gibt, gelte es auszunützen, "auch wenn die ein oder andere Arznei für Covid-19 zu spät kommen wird".


Kommentare