HPV-Impfung: Wie damit Hunderte Krebserkrankungen verhindert werden
Bisher war die HPV-Impfung nur bis zum 13. Geburtstag völlig kostenfrei. Ab Februar 2023 ist sie das bis zum vollendeten 21. Lebensjahr.
„Das ist ein fast schon historischer Schritt vorwärts“, sagt der Gynäkologe Elmar Joura von der MedUni Wien: Die HPV-Impfung wird ab Februar 2023 für Kinder, Jugendliche und junge Erwachsene vom vollendeten 9. bis zum vollendeten 21. Lebensjahr kostenlos sein – bisher war sie das nur bis Ende des 12. Lebensjahres.
Und sie wird künftig auch bei den Stellungskommissionen aktiv beworben – geimpft wird dann aber erst beim Präsenzdienst. Die wichtigsten Fragen und Antworten zur Ausweitung des HPV-Impfprogramms.
Was bringt die Ausweitung des HPV-Impfprogramms?
„Grundsätzlich sollte das Ziel sein, alle Kinder in der vierten Klasse Volksschule zu impfen. Aber die Durchimpfungsrate liegt da leider immer noch unter 50 Prozent. Jetzt können wir auch besser junge Frauen beim ersten Gynäkologen-Besuch ansprechen. Und wir sind meines Wissens weltweit die Ersten, die auch das Heer einbinden“, sagt Joura, der führend an den Studien zur Zulassung des HPV-Impfstoffes beteiligt war.
Wie werden Humane Papillomaviren übertragen?
Über Haut- oder Schleimhautkontakt. Die Viren dringen über Mikroverletzungen ein. Am häufigsten ist eine Übertragung durch sexuelle Kontakte. Bei oralem Geschlechtsverkehr ist auch eine Übertragung der Viren in die Mundhöhle und den Rachenraum möglich. Selten kommt es auch zu einer Übertragung von der Mutter auf das Kind während des Geburtsvorgangs. „In einer Studie fand man aber auch bei Kindern Papillomaviren, anscheinend werden sie gelegentlich auch durch intensiveren Körperkontakt allein übertragen.“
Wie häufig sind HPV-Infektionen?
Mindestens vier von fünf Personen stecken sich im Laufe ihres Lebens mit HPV an. „Ich gehe aber davon aus, dass jede und jeder, der sexuell aktiv ist, irgendwann eine HPV-Infektion durchmacht. Vielleicht jene ausgenommen, die tatsächlich nur einen Sexualpartner hatten und der zufällig HPV-negativ war.“

Der Gynäkologe Elmar Joura von der MedUni Wieh war maßgeblich an den Studien zur Zulassung des HPV-Impfstoffes beteiligt.
Bemerkt man selbst eine Infektion mit Humanen Papillomaviren?
Nein, sie macht zunächst keine Symptome. In den allermeisten Fällen sind die Infektionen vorübergehend, das Virus ist nach 1 bis 2 Jahren nicht mehr nachweisbar. „Bei zehn Prozent der Infektionen tritt bei Ungeimpften in der Folge eine Auffälligkeit beim Abstrich, eine Krebsvorstufe oder Genitalwarzen auf. Das Risiko für Gebärmutterhalskrebs liegt in Österreich knapp unter einem Prozent.
Warum sollen Buben und Männer geimpft werden?
„Rund ein Drittel aller Krebserkrankungen, die eine HPV-Infektion als Auslöser haben, betrifft Männer“, sagt Joura. „Etwa Penis- oder Analkarzinome, aber vor allem Rachenkarzinome, deren Häufigkeit dramatisch zunimmt.“ Die Gründe dafür seien nicht eindeutig: „Veränderte Sexualpraktiken wie Oralsex sind ein Risikofaktor, aber letztlich kennen wir den Grund nicht.“
Wahrscheinlich breiten sich Infektionen im Körper aus – etwa durch Schmierinfektionen: „Bei Frauen hat eine Studie gezeigt: Jene, die im Rachen infiziert waren, waren auch am Gebärmutterhals positiv.“ Generell ist die Impfung von Männern zur Unterbrechung von Infektionsketten und zur Erreichung eines Herdenschutzes wichtig. Außerdem funktioniert die Übertragung der Viren von der Frau auf den Mann deutlich besser als umgekehrt.
Bis zu welchem Alter ist die Impfung empfohlen?
„Bis zum Ende des 30. Lebensjahres ist die Impfung unbedingt empfohlen, bis zum Alter von 45 Jahren haben wir sehr positive Wirksamkeitsdaten – deshalb empfehle ich sie bis zu diesem Alter großzügig. Auch später noch spricht nichts dagegen – aber es gibt noch keine Daten“, erklärt Joura.
Bei einer frühen vollständigen Impfung (bis 12, 13 Jahre) wird das Gebärmutterhalskrebsrisiko um rund 90 Prozent reduziert, zeigen Studiendaten aus Großbritannien, Dänemark und Schweden unisono. Ähnlich hoch ist der Schutz vor Genitalwarzen (die häufigste virale, sexuell übertragbare Erkrankung).
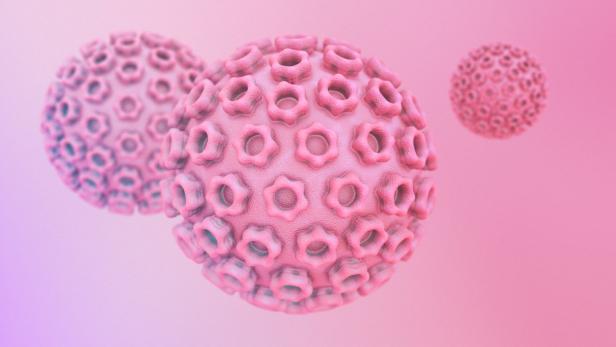
Virengruppe
Humane Papillomaviren (HPV) sind eine Virengruppe mit mehr als 200 Typen. Einige verursachen Genitalwarzen, andere erhöhen das Risiko von Tumoren, vor allem Gebärmutterhalskrebs, aber
z. B. auch Rachen-, Kehlkopf-, Anal-, Vulva- oder Peniskrebs
Zwei Dosen
Bis Ende des 21. Lebensjahres reichen laut neuen Daten zwei Dosen (bisher waren es ab 18 drei). Danach sind weiterhin drei Impfungen notwendig.
400 Frauen
erkranken jedes Jahr in Österreich an Gebärmutterhalskrebs. Laut Krebshilfe kam es 2019 auch zu 600 Krebserkrankungen im Kopf-Hals-Bereich, die auf HP-Viren zurückzuführen sind
Idealerweise sollte die HPV-Impfung möglichst früh vor Beginn der sexuellen Aktivität erfolgen, da einerseits die Immunantwort bei jungen Menschen am höchsten ist, andererseits es mit größerer Wahrscheinlichkeit auch noch zu keiner HPV-Infektion gekommen ist.
Tritt eine Krebsvorstufe bzw. bereits Krebs auf, kann durch eine Impfung knapp vor oder nach einem Eingriff das Risiko eines neuerlichen Auftretens (Rezidiv) um zwei Drittel verringert werden.
Sind Kondome ein Schutz vor HPV?
„Nur in geringem Ausmaß“, betont Joura. HPV-Infektionen lassen sich damit teilweise verringern, aber nicht verhindern. "Gegen HPV bieten Kondome einen geringen Schutz. Verlassen darf man sich darauf auf keinen Fall."
Ist ein Antikörpertest sinnvoll?
Nein. Nur knapp 50 Prozent der Frauen mit einer Infektion bilden Antikörper, bei den Männern sind es 30 Prozent, sagt Joura. Außerdem gibt es verschiedene Virustypen, die durchgemachte Infektion mit einem Virustyp schützt nicht vor der Infektion mit einem anderen Virustyp.
"Sinnvoll ist lediglich der HPV-Test, bei dem die Probennahme genauso wie beim PAP-Test mittels Abstrich von Zellen von Gebärmutterhals und Muttermund erfolgt, danach aber ist die Auswertung eine andere: Es wird nicht auf das Vorhandensein von Gewebeveränderungen hin untersucht, sondern auf Infektionen mit den einzelnen HP-Virustypen. Das Ergebnis des HPV-Tests ist sogar noch genauer als der PAP-Test, der einzige Pferdefuß ist, dass er zur reinen Vorsorge bisher nicht von der Österreichischen Gesundheitskasse finanziert wird."
Und nach der Impfung bildet das Immunsystem Antikörper?
Ja. Es sind zwei Impfstoffe verfügbar: Einer, der gegen die Hochrisiko-HPV-Typen 16 und 18 schützt, die für etwa 70 Prozent aller Gebärmutterhalskarzinome verantwortlich sind. Und ein weiterer, der vor neun HPV-Typen schützt, die insgesamt 90 Prozent der Gebärmutterhalskarzinome verursachen. Gegen alle von den Impfstoffen abgedeckten Virustypen bildet das Immunsystem Antikörper.
Und wenn jemand vor zehn Jahren oder mehr den Impfstoff erhalten hat, der nur gegen die zwei Hochrisiko-Typen schützt - ist es dann sinnvoll, um einen breiteren Schutz zu haben, mit dem Impfstoff, der vor neun HPV-Typen schützt „aufzufrischen“?
Der Impfstoff Cervarix schützt vor den beiden gefährlichsten Stämmen, HPV 16 und 18, der Impfstoff Gardasil 9 vor weiteren 7 HPV Stämmen - daher ist eine solche Auffrischung sinnvoll.
Wie verträglich und sicher ist die HPV-Impfung?
"Die HPV-Impfung ist eine sehr sichere Impfung", schreibt das deutsche Robert-Koch-Institut (RKI) auf seiner Homepage. "Seit 2007 wurden keine schweren unerwünschten Wirkungen gemeldet, die ursächlich in Zusammenhang mit der HPV-Impfung standen."
In Internet-Foren wird immer wieder auf zwei Todesfälle im deutschsprachigen Raum aus dem Jahr 2007 verwiesen - einer in Österreich -, die in Zusammenhang mit der HPV-Impfung gebracht wurden. Joura: "Weltweit wurden bisher mehr als 600 Milllionen Dosen verimpft. Bei beiden Fällen konnte kein ursächlicher Zusammenhang mit der HPV-Impfung festgestellt werden. Rund 15 Jahre danach spricht alles dafür, dass es ein rein zufälliger Zusammenhang war. Würde es irgendein Signal eines erhöhten Risikos für eine bestimmte Nebenwirkung geben, hätten wir das angesichts der hohen Zahl an verimpften Dosen längst gesehen."
Die Impfung sei auch sehr gut verträglich: "Die meisten Geimpften haben lediglich vorübergehende Schmerzen an der Einstichstelle, rund zehn Prozent berichten über leichtes Kopfweh oder leichtes Fieber am Abend der Impftages. Ich sage meinen Patientinnen immer: Wenn Sie die Zeckenimpfung gut vertragen, dann vertragen Sie die HPV-Impfung genauso gut."



Kommentare