Corona-Alltag auf der Intensivstation: Ein Pflegeexperte erzählt
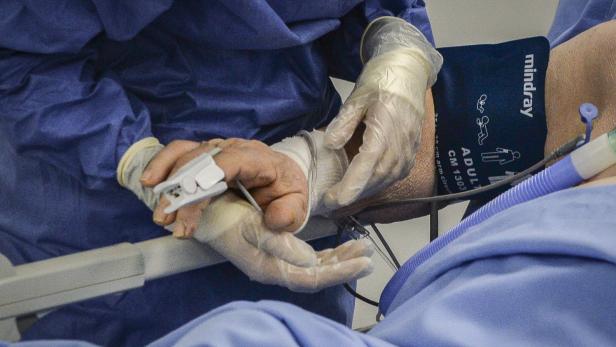
Etwa drei Prozent der Covid-19-Kranken benötigen intensivmedizinische Betreuung. Doch was bedeutet Intensivpflege genau? Wie gehen IntensivpflegerInnen mit dieser Belastung um und wie bereiten sie sich auf die angekündigte „Welle“ vor? Darüber haben wir mit Thomas Schelischansky (51) gesprochen, er ist Pflegeleiter der Intensivstationen der Uni-Klinik für Anästhesiologie und Intensivmedizin, Chirurgie und Neurochirurgie am LKH-Univ. Klinikum Graz.
KURIER: Derzeit werden die Krankenhaus-Ressourcen für Covid-19 gebündelt. Was heißt das in Ihrem Fall praktisch?
Thomas Schelischanksy: Schwer an Covid-19 Erkrankte sind eigentlich internistische Intensivpatienten. Aber wir haben hier nun auch auf der chirurgischen Intensivstation einen Bereich für sie frei gemacht, um die Versorgung zu gewährleisten. Man muss dennoch bedenken, dass wir parallel dazu das normale Intensivprogramm betreiben müssen. Es gibt Tumorpatienten oder Unfälle, die hereinkommen und andere schwerwiegende Erkrankungen. Unsere Intensivstationen sind sehr gut gefüllt, gleichzeitig füllen sich die freien Betten zunehmend mit Covid-Patienten.

Was bedeutet Intensivpflege genau und wie muss man sich den Alltag auf einer Intensivstation vorstellen?
Bei einem Intensivpatienten funktionieren – im schlimmsten Fall – Ernährung, Atmung und auch seine Gefühle nicht mehr. Er weiß nicht, wo er ist, er kann nicht klar denken. Das alles wird hier von Maschinen oder vom Personal übernommen, beziehungsweise schaut das Personal auf die Maschinen. Der berühmte Monitor mit EKG, Puls und Blutdruck, den man im Fernsehen sieht, ist aber nur ein kleiner Teil - die Überwachung ist um ein Vielfaches komplexer. Und natürlich muss sich der Patient wohlfühlen. Er muss gut riechen und gepflegt sein.
Wann kann ein Patient von der Intensivstation wieder entlassen werden?
Indem er beginnt, etwas wahrzunehmen, er aktiv einen Atemzug an der Beatmungsmaschine nehmen kann oder er sich zu bewegen versucht. Dann ziehen wir uns Schritt für Schritt mit der Technik und unseren Hilfeleistungen zurück und fördern seine Eigenständigkeit. Irgendwann kommt der Moment, an dem er auf einer Allgemeinstation versorgt werden kann.
Was brauchen intensivpflichtige Covid-Patienten genau?
Das ist unterschiedlich und lässt sich nicht pauschal sagen. Meist ist es so, dass diese Patienten mit einer Beeinträchtigung im Respirationstrakt zu uns kommen und vielleicht am Anfang nur Sauerstoff oder eine Sauerstoffunterstützung brauchen, in Form einer Maske oder Brille. Allerdings kann sich der Zustand innerhalb weniger Stunden verschlechtern, das ist unterschiedlich - abhängig vom Alter, von der Multimorbidität und von möglichen Begleiterkrankungen. Dann muss intubiert und der Patient an eine Beatmungsmaschine angeschlossen werden. In weiterer Folge kann es manchmal zu einem Multiorganversagen kommen.
Jetzt kennt man aus Italien die Bilder von schwer kranken Covid-Patienten, die auf dem Bauch liegen. Wird das auch in Österreich so praktiziert - und weshalb?
Ja, bei Patienten mit einer schweren Lungenproblematik wird das so gemacht. Sie werden intubiert beatmet und befinden sich im Tiefschlaf. Manche kommen auch in eigene Schwenkbetten. Durch die Lageänderung erreichen wir, dass gewisse Areale der Lunge besser durchblutet oder besser durchlüftet werden.
Man liest, dass auch junge Menschen schwer krank werden. Sehen Sie das aktuell am LKH Graz?
Ich habe noch keine jungen Covid-Patienten auf unserer Intensivstation gesehen. Aber natürlich kann es auch junge Patienten treffen. Vor allem, wenn es Begleiterkrankungen gibt oder gesundheitliche Probleme, die bisher nicht bekannt waren. Wir wissen auch, dass Adipositas nicht unbedingt förderlich ist.
Es heißt, dass der Höhepunkt der Covid-Infektionen Mitte April zu erwarten sei. Wir erleben Sie die „Ruhe vor dem Sturm“, wie geht es Ihnen mit dieser Vorstellung?
Gute Frage. Ich habe seit drei Wochen durchgearbeitet und ich denke, es ist gelungen, sehr gute Strukturen zu schaffen. Strukturen, die vor drei Wochen in dieser Form so noch nie da waren. Dass eine ganze chirurgische Intensivstation mit zehn Betten plötzlich so hergerichtet wird, dass auch internistische Patienten versorgt werden können, ist neu. Ich bin positiv gestimmt, denn wir haben noch Ressourcen und sind sehr gut mit Intensivplätzen plus Beatmung aufgestellt. Wir haben da in Österreich eine gute Situation. Auch das Pflegepersonal ist bei uns sehr gut geschult – es gibt eine eigene Intensivausbildung. Ich schaue dem Ganzen also zuversichtlich entgegen. Im Moment klemmt es nicht, auch wenn die Zahl der Patienten ständig steigt.
Mir wurde von einem Krankenpfleger aus Oberösterreich erzählt, der sagt, dass Applaus eh nett wäre, doch das Pflegepersonal viel zu wenig gewürdigt wird und es nicht ausreichend Schutzkleidung gibt.
Ich glaube, dass speziell der Bereich der Hauskrankenpflege und der Pflegeheime, Schutzbekleidung betreffend, nicht gut aufgestellt war und ist. Das ist nicht ideal und wurde vielleicht unterschätzt. Daraus müssen wir sicher lernen.
Sie haben ausreichend Schutzausrüstung?
Ja, aber wir gehen sehr wirtschaftlich damit um. Wenn wir den richtigen Umgang damit trainieren, haben wir eine einzige Ausrüstung, mit der wir das tun. Zwischendurch war es aber tatsächlich ein bisschen besorgniserregend, als die LKWs mit Schutzausrüstung an diversen Grenzen hängen geblieben sind.
Und aus Ihrer Sicht: Wird die Rolle des Pflegepersonals bzw. Intensivpflegepersonals wirklich zu wenig gesehen?
Ich bin keiner, der jammert. Dennoch habe ich mir oft die Frage gestellt: Arbeiten in Italien nur Ärzte an den Intensivstationen? Das Pflegepersonal wird nur selten erwähnt und das tut uns allen weh – mir ebenso, obwohl ich ein starker Befürworter interdisziplinärer Zusammenarbeit bin. Es müssen aber im Moment sehr viele zusammenhelfen.
Wie anstrengend ist die Arbeit in der speziellen Schutzausrüstung?
Wir arbeiten ja immer wieder damit – etwa bei Noroviren oder multiresistenten Keimen. Neu ist aber das sehr lange Arbeiten damit, denn wenn ich vier oder fünf Covid-Patienten habe, komme ich den ganzen Tag nicht mehr aus der Ausrüstung heraus. Das ist sehr, sehr anstrengend, psychisch und physisch. Weil man darunter stark schwitzt und von den Masken irritiert ist. Unsere Schutzmasken, FFP3-Masken, sind sehr dicht. Wer die acht oder neun Stunden trägt, bekommt Ränder im Gesicht, die Haut ist irritiert und man hat einen gewissen Atemwiderstand. Wir versuchen daher, uns alle vier Stunden abzulösen.
Wie hält man die Stimmung im Team hoch?
Das ist mit der richtigen Auswahl des Personals zu beantworten. Ich brauche im Intensivbereich Menschen, die charakterstark sind, Entscheidungen treffen können und dazu auch stehen. Menschen, die psychischen Stress aushalten und gleichzeitig eine gute Psychohygiene pflegen. Eine meiner wichtigsten Fragen ist immer: Wo holen Sie sich im Leben Kraft? Der Mensch muss wissen, wo er seinen Akku auflädt, was ihm guttut, was er braucht. Dann kann man in so einem Bereich arbeiten. Das zweite ist ein gutes Teamgefüge – sowohl in der Gruppe der Pflegenden als auch interdisziplinär mit den Ärzten. Das funktioniert manchmal schlechter, manchmal besser – es ist immer personenabhängig, aber ein wichtiger Punkt. Der dritte betrifft eine gute Stationsleitung, die sehr genau überblickt, wann ein Mitarbeiter zu kippen beginnt. Dass man in so einem Fall rasch eine psychische Betreuung anbietet und empfiehlt, sich herauszunehmen. Man muss sehr aufmerksam auf die Kollegen schauen.
Gibt es Hilfe für die Helfer?
Wir haben jederzeit die Möglichkeit, auf eine Supervision oder einen psychologischen Dienst zurückzugreifen. Es gibt immer wieder Fälle, wo Kollegen mit sehr tragischen Situationen konfrontiert sind – etwa, wenn ein ganzes Auto mit Familie und Kindern schwer verunfallt. Das betrifft dann ein ganzes Team. Auch jetzt in der Corona-Krise bieten wir vermehrt psychologische Unterstützung an.
Im Zusammenhang mit Covid-19 wird immer öfter das Wort „Triage“ verwendet – je mehr Betroffene und damit verbundenen Mangel an Beatmungsgeräten bzw. Intensivbetten, desto öfter muss überlegt werden, wer behandelt wird und wer nicht. Wie gehen Sie damit um?
Dazu muss man klar sagen, dass wir in Österreich aktuell nicht einmal im Ansatz triagieren, davon sind wir noch weit entfernt. Und ich kann mir auch kaum vorstellen, dass es dazu kommen wird, weil ich überzeugt bin, dass wir gut aufgestellt sind. Aber man weiß am Ende doch nicht, wie das in vier, fünf Wochen aussehen wird. In anderen Ländern ist das jetzt schon so der Fall, das stimmt. Ich selbst kenne das aus einigen Einsätzen, als etwa ein Reisebus verunfallt ist, und sehr viele Menschen auf einmal reinkommen. Da muss triagiert und in kürzester Zeit entschieden werden, wer zuerst behandelt wird. Das machen eigene Triage-Ärzte, meist Notärzte. Das ist natürlich nicht einfach – gehört aber zum Berufsbild dazu.
Unlängst sah man Bilder von einer Intensivstation in Spanien, wo das Personal es richtig gefeiert hat als ein Covid-Patient von der Intensivstation auf die Normalstation verlegt werden konnte. Können Sie das nachvollziehen?
Natürlich freut sich ein Team immer, wenn Patienten die Intensivstation verlassen können. Dies ist unabhängig davon, ob dieser Covid positiv war, einen Unfall, eine Herz-OP oder sonst etwas hatte. Diese Bilder aus Barcelona habe ich auch gesehen. Sie mögen für viele Menschen in der Bevölkerung, gerade in dieser Zeit, berührend und ermutigend sein. Daher ist es gut, solche Bilder zu zeigen. Im (Intensiv-)Alltag, haben wir für solche Szenen bei einer Verlegung eher sehr wenig Zeit, der neue Patient wartet bereits.
Aber entsteht ganz allgemein, unabhängig von Covid, so etwas wie Nähe von Pflegern und Patienten im Rahmen dieser intensiven Betreuung, wo man als Patient ja komplett abhängig ist?
Es gibt Patienten, die viele Tage und auch Monate auf einer Intensivstation behandelt/gepflegt werden. Bei einer solchen Versorgung lernen Patient und Pflegepersonal einander oft sehr nahe kennen und immer wieder kommt es dann zu berührenden Momenten, wenn der Abschied (sowohl Verlegung, aber auch Tod) aus dem Intensivbereich kommt. Viele dieser Patienten, die einen längeren Aufenthalt an einer Intensivstation hatten, kommen nach ihrem Aufenthalt immer wieder das Team besuchen. Das freut alle sehr. Es werden Erinnerungen bei den Besuchen ausgetauscht und dabei fließt auch die eine oder andere Freudenträne sowohl beim „Ex“-Patienten als auch beim Personal. An dieser Stelle ist mir wirklich wichtig zu sagen, dass ich tiefen Respekt vor den Leistungen all meiner Intensivpflegerinnen und Intensivpfleger habe.
Und was sagen Sie zum Tragen von Masken in der Öffentlichkeit oder im Supermarkt?
Wir wissen bei Covid-19 genau, dass es die Tröpfcheninfektion ist, auf die man achten muss. Wenn ich den Abstand von zwei Metern einhalte, kann ich mich im Grunde mit jedem Menschen unterhalten. Aber wenn ich zum Beispiel beobachte, wie sich im Supermarkt ältere Menschen zur Kassierin beugen, weil sie nicht gut hören, ergibt das Sinn. Masken schauen für uns noch etwas fremd aus, aber man schützt damit andere Menschen.
Wenn Sie vor eine Kamera treten dürften, welchen Appell würden Sie an die Menschen richten?
Ich würde sagen, dass ich stolz bin, dass der Großteil der österreichischen Bevölkerung sich an diese Maßnahmen, die die Bundesregierung ausgegeben hat, hält. Dadurch wird das medizinische Personal im Krankenhaus entlastet und der Peak hoffentlich verhindert. Wir merken das jetzt schon, darauf hoffen wir. Wir können die Leistung erbringen, aber die Leistung ist begrenzt. Es muss jeder Bürger seinen Beitrag leisten, egal, ob das die Wirtschaft betrifft, die Hygiene und das Gesundheitswesen. Und oft geht es einfach nur darum, Freunde, Nachbarn, Kollegen darauf aufmerksam zu machen, sich an die Regeln zu halten.
Wie holen Sie sich Kraft?
Ich freue mich jetzt hoffentlich auf zwei Tage, an denen ich frei habe. Um Zeit mit meinem zweijährigen Nachzügler, Valentin, zu verbringen. Von ihm hole ich mir sehr viel Kraft. Und sonst aus dem Sport, das geht im Moment leider nicht, doch sonst klettere und bouldere ich gerne, laufe, gehe Rad fahren. Da kann ich gut abschalten, das ist wichtig, um mein Gehirn durchzublasen. Jetzt ist es gerade die Familie, ist es das Zuhause, das wir alle besonders brauchen. Und es ist wichtig zu wissen, was mir gut tut und es dann auch versuche, bewusst zu leben.


Kommentare