Kinderärzte schlagen Alarm: "Man lässt junge Menschen verkommen"
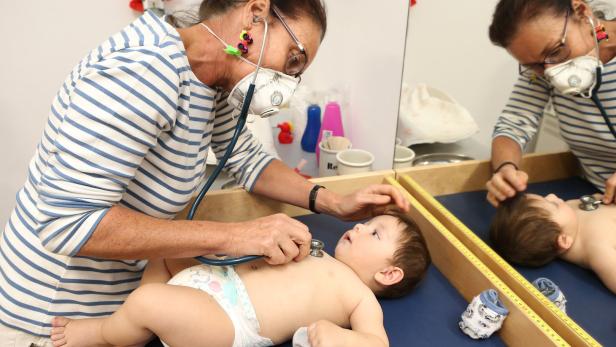
Kinderärztin Nicole Grois von der Kinderordination Wien-Alsergrund untersucht den sieben Monate alten Igor.
"Es ist alles in Ordnung, die Kinder sind stark verkühlt, aber mit Nasentropfen und Inhalieren sollte es ihnen bald besser gehen." Kinderärztin Nicole Grois von der Kinderordination Wien-Alsergrund beruhigt die Eltern von Buna, 6 Monate, und Flori, zwei Jahre. Arbnore und Mehdi Krasniqi – sie stammen aus dem Kosovo und leben seit zehn bzw. fast sechs Jahren in Österreich – sind erleichtert.

Arbnore und Mehdi Krasniqi mit Buna und Flori (re.): „Erleichtert“
Auch darüber, dass sie immer zu Nicole Grois kommen können: "Wir wohnen im zehnten Bezirk und haben dort nach der Geburt von Flori drei Kinderärzte angefragt – aber sie nahmen alle keine neuen Patienten mehr auf." Und für den EDV-Techniker Krasniqui "ist es als Alleinverdiener schwer, alle Arzttermine privat zu zahlen".
Ähnlich geht es Jelena Pavlovic, die mit ihren Kindern Igor (7 Monate), Marena, 2, und Gabriele, 10, zu Kinderärztin Grois gekommen ist: "Mein Mann arbeitet bei der Post, ich bin zuhause, Wahlärzte können wir uns mit einem Gehalt nicht leisten.“
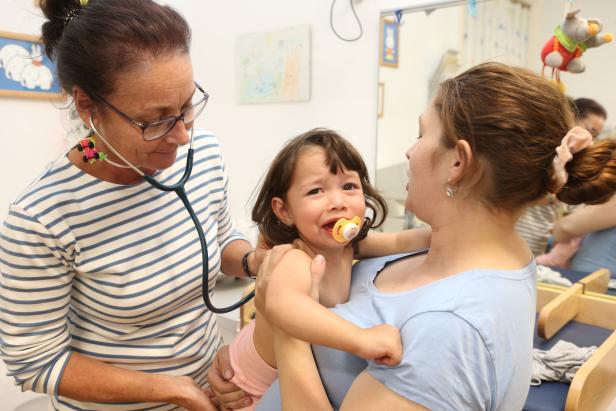
Mutter Jelena Pavlovic mit Marena und Ärztin Grois: "Wahlärzte können wir uns nicht leisten."
Nicole Grois ist die einzige Kassenkinderärztin im 9. Bezirk. Nur mehr rund 40 Prozent der Kinderärztinnen und Kinderärzte in Wien haben alle Kassen – 60 Prozent sind mittlerweile Wahlärzte.
"Wir haben schon längst eine Zwei-Klassen-Medizin für Kinder", sagt Grois.
„Zu mir kommen immer bedürftigere Familien: Kinder mit Fehlernährung, die zu Übergewicht und Karies führt, mit Verhaltensauffälligkeiten, Entwicklungsverzögerungen und psychischen Erkrankungen – für all das haben Kinder aus sozial schwachen Familien, mit und ohne Migrationshintergrund, ein höheres Risiko."

Nicole Grois
Ethisches Dilemma
Was sie als Ärztin dabei sehr belastet: "Ich sehe die Entwicklungsdefizite und weiß, welche Therapien notwendig sind. Aber die Wartezeiten darauf betragen Monate, oft Jahre. Ich telefoniere häufig von einem Ambulatorium zum nächsten und niemand hat einen Platz." Für sie und viele ihrer Kolleginnen und Kollegen sei das "ein unglaubliches ethisches Dilemma“.
Die Arbeit mit diesen Familien fordert viel Kraft und Zeit: "Wir sollten Ernährungsberatung für die Eltern machen, aber auch über den Umgang mit Handy und Computer aufklären: Durch meine Ordination laufen oft hyperaktive Kinder, die ab dem Babyalter zuhause den ganzen Tag mit elektronischen Medien ruhiggestellt werden – die kennen kein Buch.“
Nicole Grois, Fachärztin für Kinder- und Jugendheilkunde mit Kassenvertrag, über die Folgen einer Zwei-Klassen-Medizin für Kinder
Schwer auszuhalten
Das sei aber kein Vorwurf an die Eltern: "Sie sind oft entwurzelt, traumatisiert, ohne Unterstützung und mit ihrem Überlebenskampf so beschäftigt, dass sie vollkommen überfordert sind. Es fehlt an unterstützenden Angeboten wie Elternbildung oder Ernährungsberatung.“ Oft sei es für sie nur sehr schwer auszuhalten, wenn sie Kindern trotz aller Bemühungen keine Therapieplätze vermitteln kann.
Hinzu komme, dass – trotz Erhöhungen – die Bezahlung niedrig ist. „Da darf es niemanden wundern, wenn sich immer weniger Kolleginnen und Kollegen das antun wollen – und Wahlärzte werden. Da haben sie mehr Zeit für die Familien und höhere Honorare.“
Das Fazit von Grois: „Ich habe Kinder, wo jahrelang trotz dringender Notwendigkeit nichts passiert. Man lässt junge Menschen verkommen – vor unserer aller Augen. Da bräuchte es – ähnlich wie beim Klimaschutz – einen dringenden Weckruf.“

Wandspruch in der Ordination: "Es braucht ein ganzes Dorf, um ein Kind groß zu ziehen."
„Bei allem was ich verschreibe muss ich überlegen: Was können die Eltern zahlen? Wo gibt es Alternativen?“, erzählt Kinderärztin Grois. Das reicht von Hustensäften („Es gibt keine Kräuterhustensäfte auf Kassenkosten“) bis zu Impfungen,die zwar empfohlen, aber nicht gezahlt werden (etwa die Meningokokken-Schutzimpfung). "Es gibt Eltern, die kratzen ihr letztes Geld zusammen, nur damit sie ihre Kinder impfen lassen können." Gerade Menschen, die aus Ländern kommen, wo Menschen noch an Infektionskrankheiten steben, seien sehr froh über das Angebot an kostenlosen Impfungen: "Umso schwieriger ist es, ihnen zu sagen, dass nicht alle Impfungen bezahlt werden, ohne sie zu beschämen."
„Die Kassenmedizin gehört gestärkt. Und das öffentliche Gesundheitssystem muss mit den privaten Anbietern konkurrenzfähig bleiben“, betont Grois. „Es sollte möglich sein, dass Kassenordinationen eine Sozialarbeiterin zur Unterstützung bekommen und auch enger zum Beispiel mit Logo- oder Ergotherapeuten kooperieren können.“
Die letzte Patientin an dem Tag ist die vierjährige Tasnim aus Somalia, die mit ihrer erwachsenen Schwester Lucky gekommen ist. Sie wird gemessen und gewogen: Viele Kinder in ihrem Alter sind bereits ein wenig zu schwer. „Für Menschen, die etwa aus einem Land wie Somalia kommen, in dem man das Leitungswasser nicht trinken kann, sind verschlossene süße Säfte eine besondere Verlockung.“
Die Kinderärztin nimmt sich Zeit für das Gespräch mit Lucky: „Sie gibt das Wissen in ihrem Umfeld weiter – und möchte nach der Matura selbst einen Gesundheitsberuf ergreifen, aber dafür braucht sie Unterstützung.“
Extreme Defizite in der Versorgung der Kinder
„Das sehe ich nicht ein: Da zahlt man seine Steuern und muss vielleicht trotzdem mit seinen Kindern zu einem Privatarzt gehen, weil es nirgends mehr einen Kassen-Kinderarzt gibt“, sagt Janina Höllwerth aus der Wiener Leopoldstadt, Mutter eines fünfeinhalbjährigen Sohnes und einer sieben Monate alten Tochter.

Janina Höllwerth: "Nirgends mehr ein Kassen-Kinderarzt."
Seit Wochen ist sie auf der Suche nach einer neuen Kinderärztin in ihrer Nähe. Ihre bisherige, Elisabeth Rüth-Dressel, geht demnächst in Pension. Für ihre Kassen-Ordination unweit des Praters gibt es trotz intensiver Bemühungen keinen Nachfolger.

Kinderärztin Elisabeth Rüth-Dressel findet keinen Nachfolger für ihre Ordination.
Nur ein Beispiel von österreichweit vielen. Obwohl sie sich einfach in die Pension zurückziehen könnte, will Rüth-Dressel die chronischen Engpässe in der Kindermedizin nicht mehr hinnehmen. Gemeinsam mit Kollegen, Experten und Eltern möchte sie über dieses Problem diskutieren und mögliche Lösungen erarbeiten. „Kindertisch“, lautete der Name der ungewöhnlichen Gesprächsrunde, die am Mittwoch in den Ordinationsräumen der Ärztin über die Bühne ging.
„Es herrscht eine große Kluft zwischen den politischen Entscheidungsträgern und der Bevölkerung. Wenn sie wüssten, wie es den Eltern geht, die ohne Kinderarzt dastehen, würden sie anders entscheiden“, erläutert die Medizinerin die Beweggründe hinter ihrem Projekt.

Die Gesprächsrunde "Kindertisch" will Lösungen erarbeiten.
Zu Gast waren zwei Experten: Kinderärztin Nicole Grois schilderte die enormen Herausforderungen in der alltäglichen Praxis (siehe oben), Kinder- und Jugendpsychiater Klaus Vavrik zeichnete ein düsteres Bild von der medizinischen Versorgung von Kindern: "Nach wie vor liegt Österreich bei der Kindergesundheit europaweit im unteren Drittel, obwohl wir das drittreichste EU-Land sind.“
Daten fehlen
Laut Vavrik würden nicht einmal die allernötigsten Statistiken existieren – etwa wie viele Kinder hierzulande an Autismus leiden. Als Berechnungsgrundlage müssen Zahlen aus Deutschland dienen. "Wir brauchen aber diese Daten für eine bedarfsgerechte Versorgung.“
Davon sei Österreich meilenweit entfernt: In Hamburg etwa gebe es vier Zentren für Kinder mit Autismus, in Wien keines. 43 Kinderpsychiatern mit Kassenvertrag in der Hansestadt stünden in Wien gerade einmal fünf gegenüber.
Zu einer besseren Versorgung könnten auch spezielle Primärversorgungseinheiten (PVE) beitragen, in denen sich Kinderärzte und andere Fachkräfte zusammenschließen. „Derzeit können aber nur Allgemeinmediziner eine PVE bilden. Kein Mensch versteht, warum das so ist.“
Auch die Psychologen werden aktiv
Angesichts der monatelangen Wartezeiten bei Behandlungsplätzen für psychisch erkrankte Menschen – besonders bei Kindern und Jugendlichen – startete jetzt der Berufsverband Österreichischer PsychologInnen (BÖP) eine Online-Petition (www.boep.or.at): Gefordert werden u.a. ausreichend Behandlungsplätze für psychisch erkrankte Menschen und klinisch-psychologische Behandlung als Kassenleistung.

Kommentare