Umgang mit dem Patient Kind: "Der Clown leitet das Team"
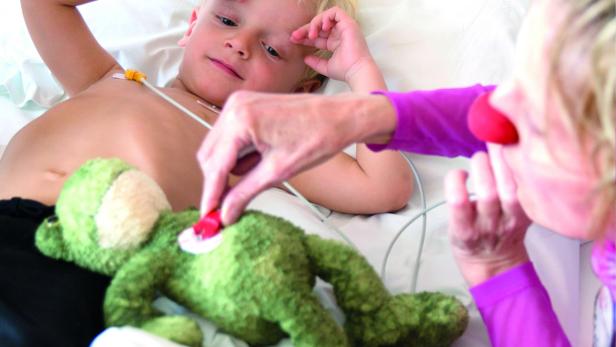
Gesundheitsversorgung darf sich nicht nur um die Heilung drehen, sondern muss den Umgang mit den Patienten stärker in den Fokus rücken – was sich mittlerweile in vielen medizinischen Bereichen als Idee durchsetzt, gilt besonders für die Kinder- und Jugendheilkunde. Gerade bei jungen Patienten entscheidet der Umgang über den Erfolg – in Diagnose, Betreuung und in der Therapie. Daher hat sich der Einsatz von Clowns im medizinischen Umfeld stark verbreitet. In Österreich sind etwa die „Roten Nasen“ oft in vereinbarten Krankenhäusern anwesend, manchmal begleiten sie die Kinder bis in den Operationssaal.

Peter Ahlburg (im Bild rechts) lässt den Clown die Behandlung leiten
Für Peter Ahlburg ist das längst normal. Der dänische Anästhesist vom Aarhus University Hospital gilt als Vorreiter bei der Integration der Clowns in den Spitalsalltag. Seit zwölf Jahren dokumentiert er den Erfolg durch Studien und ist heute sicherer denn je: Wir brauchen einen Paradigmenwechsel im Umgang mit den Patienten.
KURIER: Wie ist Ihre Arbeit mit einem Clown im Team?
Peter Ahlburg: Er ist Teil des Teams, oft leitet er es. Dann bin ich als Arzt auf medizinische Handgriffe reduziert, ein Assistent des Clowns. Ärzten und Pflegepersonal fehlen oft Zeit und Know-how für den psychologischen Aspekt im Spitalsalltag. Ich bin den Clown-Kollegen dankbar, weil ich mich durch sie mehr auf meine Arbeit fokussieren kann. Wir evaluieren diese Zusammenarbeit sehr viel und haben über die Jahre ein perfektes System gefunden.
Und das bringt eine faktische Verbesserung der Behandlung?
Ja. Nicht nur, dass es erfreulich ist, Kinder ohne Angst zu sehen, vieles verbessert sich: die Qualität der Behandlung, kürzere Dauer und keine belastenden Erfahrungen bei späteren Spitalsbesuchen. Wir haben klare Untersuchungen über Jahre gemacht. In der Anästhesie geht es darum, dass jemand während einer Operation gut schläft und dann gesund aufwacht. Da spielt das Gesamterlebnis eine Rolle.
Wie verbessert ein Clown das?
Er nimmt das Kind nicht nur als gebrochenen Arm oder Tumor wahr, sondern als Menschen mit Familie, Sehnsüchten und Angst vor dem Sterben. Man muss das ernst nehmen, der moderne Mensch hat Angst davor, die Kontrolle abzugeben. Die Erkenntnisse der Clownarbeit haben uns sogar dazu gebracht, mit erwachsenen Patienten anders umzugehen.
Das klingt nach dem oft geforderten Paradigmenwechsel im Umgang mit Patienten.
Es beginnt ja schon bei der Diktion: Wir sagen „Die Hüfte in Raum 3 ist bereit“ statt „Mister Jameson ist bereit“. Ich habe das selbst erlebt: Vor einigen Jahren bin ich im Spital ausgerutscht und habe mir etwas gebrochen. Zwei Minuten später lag ich auf dem Behandlungstisch, zwei Kollegen daneben, mit denen ich seit zehn Jahren zusammenarbeite. Sie sprachen über „ein gebrochenes Bein“, nicht über einen Kollegen, nicht über Peter. Das war ein Augenöffner für mich: Ich will nicht so sein, ich will den Menschen liegen sehen, ich will das Gespräch nicht über ihn führen, sondern mit ihm.
Das hat auch etwas mit dem Rollenbild „Gott im Kittel zu tun“. Sie sind seit 33 Jahren Arzt, wird das anders?
Ich habe meinen Kittel seit 25 Jahren nicht getragen. (lacht) Der Hauptteil meiner Arbeit als Arzt ist, mit Menschen zu kommunizieren. Es wird besser, genauso wie die Akzeptanz für unsere Arbeit mit den Clowns. Ich bin ja privilegiert: Ich sehe täglich, was das für die Kinder bringt. Aber man muss dafür offen und ein bisschen neugierig sein, von den Clowns lernen wollen, sie als jemanden sehen, der andere Skills in die Behandlung einbringt. Damit gibt der Arzt aber ein Stück seiner Verantwortung ab. Das muss man erst lernen. Wir müssen da besonders die jungen Ärzte erwischen.
Kommunikation mit Patienten, Teamarbeit oder Empathie stehen aber nicht gerade ganz oben auf dem Medizin-Lehrplan.
Das ist ein Problem. Wie gut du im Umgang mit Patienten oder Empathie bist, hängt von deiner Persönlichkeit ab. Das Auswahlkriterium für das Medizin-Studium ist aber immer der Notendurchschnitt. Es gibt Studenten, die wissen wirklich alles – außer etwas über das Leben. Die werden nicht unbedingt gute Ärzte. In Dänemark hat man jetzt an zwei Uni-Standorten begonnen, Medizinstudenten nach Bewerbungsinterviews auszuwählen, um ihre Persönlichkeit einzuschätzen. Das ist ein guter Schritt.


Kommentare