Laudas Lungentransplantation: Die wichtigsten Fragen & Antworten

Eine Woche lang wurde das Blut des dreifachen Formel-1-Weltmeisters außerhalb des Körpers mit Sauerstoff angereichert und wieder zurückgeführt. Niki Laudas Lunge konnte diese lebenswichtige Funktion nicht mehr ausführen. Er hätte ohne die Lungentransplantation nur noch wenige Tage zu leben gehabt. Das sagte Walter Klepetko am Freitag dem KURIER. Und der muss es wissen, war es doch der Lungen-Transplantationsexperte von der Medizinischen Universität Wien (MedUni), der Lauda operiert hat. „Aus diesem Grund bestand höchste Dringlichkeit für ein Spenderorgan.“ Zugeteilt wurde es Lauda von der unabhängigen europäischen Organisationszentrale Eurotransplant.
Damit widerspricht Klepetko auch Spekulationen, der prominente Lauda sei gegenüber anderen Patienten bevorzugt worden. Von den insgesamt etwa 2000 Patienten, die in Wien bisher eine neue Lunge erhalten haben, wurden 120 „von der Pumpe weg“ operiert. „Bei allen betrug die mittlere Wartezeit drei Tage.“
Der KURIER beantwortet die wichtigsten Fragen zu Lungentransplantationen:
Wie häufig sind Lungentransplantationen?
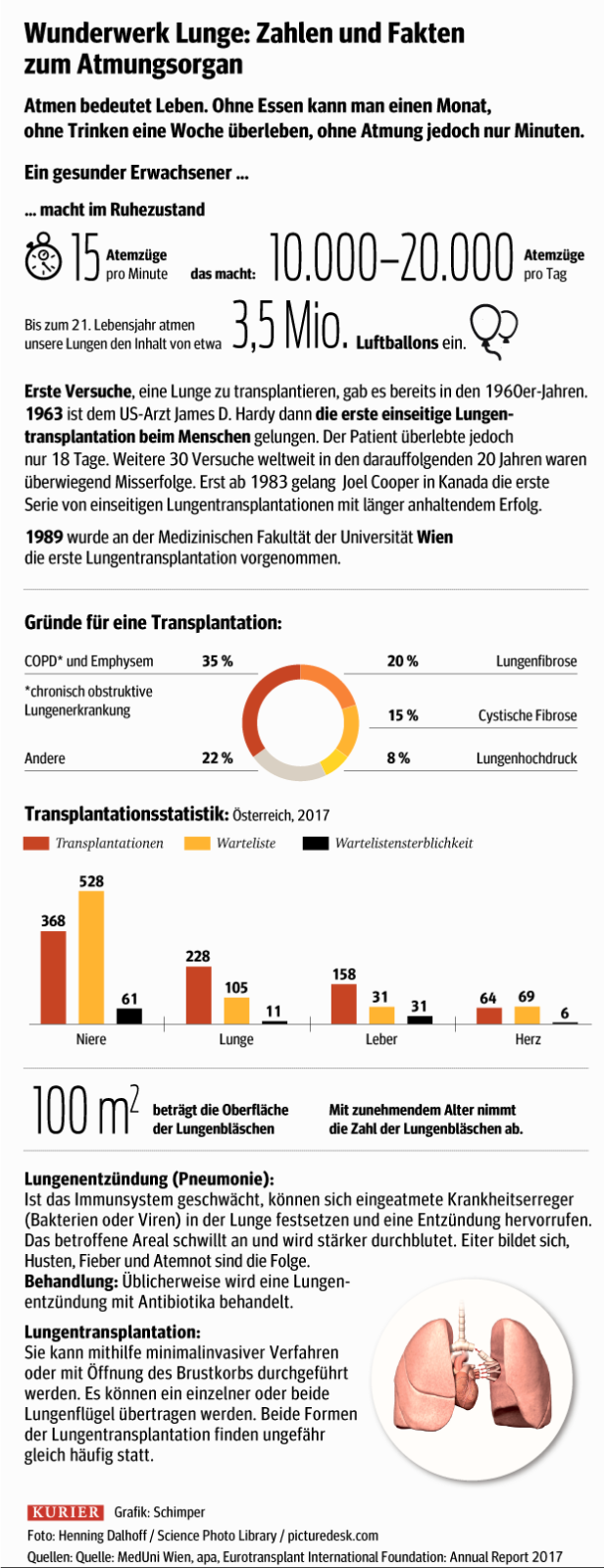
In Wien, einem der weltweit führenden Zentren, werden jährlich 120 Lungen transplantiert, pro Woche etwa zwei bis drei. Hauptursache ist COPD, Lungenentzündungen sind eher die Ausnahme – wenn sie nämlich ein System, das ohnehin auf der Kippe steht, zum Kollabieren bringen, erklärt Transplantationsexperte Ferdinand Mühlbacher.
Vergleichbare Zentren wie in Wien gibt es auch in Hannover und Toronto; mit beiden Zentren arbeitet Wien eng zusammen. Die erste Transplantation in Wien fand 1989 statt – am 9. November, dem Tag, als die Berliner Mauer fiel. Durchgeführt wurde sie von Walter Klepetko. Er leitet heute das Lungentransplantationszentrum an der Wiener MedUni/AKH.
Wer teilt die Spender-Lungen zu?
Die Zuteilung aller Spender-Organe erfolgt über die unabhängige europäische Schaltzentrale für Organtransplantationen. Der Organisation mit Sitz in den Niederlanden gehören Belgien, Deutschland, Kroatien, Luxemburg, Niederlande, Österreich, Ungarn und Slowenien an. Speziell bei Spender-Lungen habe man in den vergangenen Jahrzehnten eine enge Kooperation mit unseren Nachbarländern aufgebaut, sagt Klepetko: „Darum verfügen wir über einen sehr guten Spender-Pool.“ An der Wiener MedUni/AKH werden alle Spender-Lungen aus der Slowakei, Ungarn, Kroatien, Slowenien, Griechenland, Zypern, Rumänien und Estland transplantiert, da diese Länder selbst kein Transplantationszentrum besitzen. „Das ist eine Win-win-Situation für beide Seiten.“ Im Rahmen der Kooperation werden in Wien seit Jahren Kollegen aus diesen Ländern ausgebildet – mit dem Ziel, Zentren aufzubauen.
Wie hoch sind die Überlebensraten?
Sie haben sich in den vergangenen Jahren durch die Fortschritte in der Medizin „dramatisch verbessert“, sagt Klepetko. „2017 haben wir nur einen einzigen Patienten verloren.“ Generell liegt die Überlebensrate nach einem Jahr bei etwa 95 Prozent, nach fünf Jahren bei 75 Prozent.
Wie werden die Patienten ausgewählt? Wie lange ist die Wartezeit?
„Es heißt hier: ‚First die – first serve’ und nicht ‚First come – first serve’“, sagt Klepetko. Das heißt: Akutfälle haben Vorrang, nicht die Wartezeit. Daher könne es passieren, dass Patienten auf der Warteliste zurückgereiht werden. Klepetko: „Wenn jemand plötzlich in die oberste Dringlichkeitsstufe für eine Lungentransplantation kommt, erfolgt die Organzuteilung mit höchster Dringlichkeit.“ Die Wartezeit ist sehr individuell und nur schwer abzuschätzen. Richtwert: Wenige Monate bis drei Jahre.
Wie kompliziert ist eine Lungentransplantation?
Die Operation dauert unter normalen Bedingungen sechs Stunden. Durch die jahrelange Erfahrung ist es für die Wiener Chirurgen vielfach ein Routineeingriff. „Bei uns weiß jeder, was zu tun ist.“ Zu rund 90 Prozent werden komplette Lungen transplantiert, in bestimmten Fällen auch Teile. So könne heute ein linker Lungenflügel geteilt und für eine beidseitige Transplantation verwendet werden. Immer häufiger angewendet wird auch die sogenannte Lebend-Lungen-Transplantation (Verpflanzung eines Lungenlappens zumeist von Vater oder Mutter an ein Kind). Als technologische Errungenschaft gilt der Einsatz des sogenannten extrakorporalen Oxygenierungssystems (ECMO) im Rahmen einer Transplantation, bei dem die Wiener Chirurgen weltweit führend agieren. Dieses System hielt auch Lauda eine Woche lang am Leben.
Welche Kriterien müssen Spender-Lungen erfüllen?
Das ist individuell unterschiedlich. „Blutgruppe und Größe müssen passen“, sagt Ferdinand Mühlbacher. „Ist die Spender-Lunge etwa zu klein, bläht sie sich zu sehr auf.“
Seit etwa vier Jahren ist es möglich, Spender-Lungen, die in einem schlechten Zustand sind, mit dem Ex-vivo-Lungen-Perfusionssystem vor einer Transplantation zu „reparieren“: „Die Lungen werden gespült, dadurch verbessert sich ihre Funktion“, erklärt Klepetko.
Was passiert nach der Transplantation?
„Die Patienten bleiben immer Patienten“, stellt Klepetko klar. Sie müssen lebenslang Medikamente einnehmen, die die Abstoßung des Spender-Organs verhindern, und es gibt ein engmaschiges Kontrollsystem. „Aber die Lebensqualität verbessert sich unglaublich.“
Kommentare