Guillain-Barré-Syndrom: Welche Ursachen könnte der Ausbruch in Peru haben?
Eine Krankenschwester untersucht einen Patienten mit Dengue-Fieber im Norden Perus. Infektionen wie Dengue werden aus Auslöser des Guillain-Barré-Syndroms diskutiert.
Weil die eigentlich seltene Nervenerkrankung Guillain-Barré-Syndrom (GBS) seit Jahresbeginn in Peru ungewöhnlich häufig auftritt, hat das südamerikanische Land einen dreimonatigen Gesundheitsnotstand ausgerufen. Dieser sorgt aber über Peru hinaus für großes Aufsehen. Denn diese neurologische Erkrankung wurde in der Pandemie immer wieder auch mit Corona-Infektionen und auch mit den Covid-Schutzimpfungen in Verbindung gebracht. Noch ist die Ursache des Ausbruchs nicht geklärt, aber es gibt zumindest einen möglichen Anhaltspunkt. Die wichtigsten Fragen und Antworten zur Erkrankung, den möglichen Ursachen und was man über mögliche Zusammenhänge von GBS und Impfungen weiß.
Was genau ist das Guillain-Barré-Syndrom?
Das Syndrom ist nach den französischen Ärzten Georges Charles Guillain (1876-1961) und Jean-Alexandre Barré (1880-1967) benannt, die 1916 zusammen mit André Strohl die Symptome bei zwei Soldaten im Ersten Weltkrieg beschrieben. Es handelt sich dabei um eine akute Entzündung des peripheren Nervensystems (jene Nerven, die außerhalb des Gehirns und des Rückenmarks liegen) und der Nervenwurzeln.
Das Guillain-Barré-Syndrom zählt zur großen Gruppe der Autoimmunerkrankungen. Bei diesen richtet sich das Abwehrsystem (Immunsystem) auch gegen Strukturen des eigenen Körpers. In diesem Fall werden die isolierende Schicht, die die Nervenfasern umgibt, die Myelinschicht, und auch die Nervenwurzeln selbst geschädigt.
"Es gibt mehrere Varianten, aber die häufigste ist die, bei der sich eine aufsteigende Lähmung aller vier Extremitäten entwickelt", sagt der Wiener Neurologe Wolfgang Grisold, Präsident der World Federation of Neurology. Er war in seiner Funktion als Weltpräsident der Neurologie-Föderation erst vor wenigen Wochen in Peru.
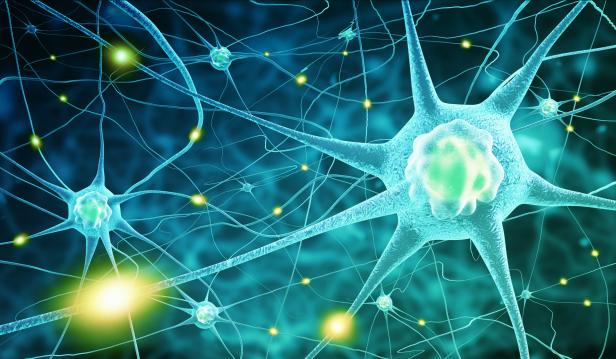
Beim Guillain-Barré-Syndrom werden die Hüllen von Zellen des peripheren Nervensystems geschädigt.
Die Lähmungen beginnen häufig in den Beinen, innerhalb von Stunden bis Tagen können sie in die obere Körperhälfte aufsteigen. "Im schlimmsten Fall kommt es zu einer Schluckstörung und einer Lähmung der Atemmuskulatur, die ohne Therapie auch tödlich verlaufen kann." Bei den meisten Betroffenen bilden sich die Symptome langsam wieder zurück, sagt Grisold: "Aber bei 15 bis 20 Prozent bleiben bestimmte Beeinträchtigungen bestehen."
Wie häufig ist das GBS und wie viele Fälle sind bisher in Peru bekannt?
Grundsätzlich ist das GBS eine seltene Erkrankung und tritt jährlich nur bei ein bis zwei pro 100.000 Personen auf. In Peru hingegen sind seit Jänner 182 Fälle von GBS bestätigt worden, vier Personen sind verstorben (im Jänner, März und Mai). 31 Patienten sind noch in Spitalsbehandlung, 147 konnten bereits nach einem Spitalsaufenthalt entlassen werden, berichtete kürzlich das Gesundheitsministerium von Peru.
Welche Ursachen könnte der Ausbruch haben?
"Grundsätzlich ist bekannt, dass es meistens ein bis zwei Wochen vor dem Auftreten des Guillain-Barré-Syndroms irgendeine bakterielle oder virale Infektion gegeben hat", sagt Grisold. In Peru gab es 2019 schon einmal eine Häufung an Fällen, 683 Erkrankungen wurden dokumentiert, berichtete damals die US-Gesundheitsbehörde CDC. Damals wurde als Ursache eine vorangegangene Infektion mit dem Bakterium Campylobacter jejuni diskutiert.
"Es kann jetzt derselbe Erreger sein, aber es kann auch ein anderer sein. Dass jedenfalls eine Infektion diese Fälle ausgelöst hat, ist die wahrscheinlichste Erklärung", sagt Peter Berlit, Generalsekretär der Deutschen Gesellschaft für Neurologie, zum KURIER. Wobei bei Campylobacter jejuni ein grundsätzlcher Zusammenhang mit GBS am besten dokumentiert ist.
Warum ist gerade dieses Bakterium im Verdacht?
Weil er eine ganz besondere Auffälligkeit hat, die als "molekulares Mimikry" bezeichnet wird: "Oberflächenstrukturen dieses Bakteriums haben eine gewisse Ähnlichkeit mit Bestandteilen der Membranen, der Hüllen, der Nervenzellen. Antikörper, die das Immunsystem zur Abwehr des Bakteriums produziert, können sich dann auch gegen diese Bestandteile der Hüllen der Nervenzellen richten und dadurch das Guillain-Barré-Syndrom auslösen."
Dafür spricht auch, dass von den bis zum vergangenen Wochenende untersuchten 22 der 182 untersuchten GBS-Fälle bei rund 60 Prozent das Bakterium Campylobacter jejuni nachgewiesen werden konnte.
Schlechte hygienische Bedingungen könnten überdies zu einer Verbreitung dieses Darmkeims beitragen, ,sagt Berlit: "Der Erreger wird auch durch Verunreinigungen übertragen, mangelhafte Hygiene könnte also eine Erklärung für den Ausbruch sein - aber auch das ist nicht belegt."
Auch andere Erreger können zu einer solchen fehlgeleiteten Reaktion des Immunsystem führen - etwa das Zytomegalie-Virus (gehört zu den Herpesviren), "aber deutlich seltener, als dies beim Bakterium Campylobacter jejuni der Fall ist." Bereits im April 2020 wurde auch über das neue Coronavirus als möglichen Auslöser von GBS diskutiert, berichtete damals die Deutsche Gesellschaft für Neurologie. "Aber auch hier sind noch viele Fragen offen, wie hoch das Risiko tatsächlich ist", sagt Grisold.
Auf der öffentlichen Gesundheitsplattform gesundheit.gv.at heißt es: Ein GBS kann auch eine ernste Komplikation einer Covid-19-Erkrankung sein. Typischerweise treten die ersten Symptome des GBS dabei schon fünf bis zehn Tage nach der COVID-19-Diagnose auf. Selten kann es auch nach einer Operation oder einer Impfung, beispielsweise gegen Grippe, auftreten."
Diskutiert wird auch ein Zusammenhang mit Infektionen mit dem Zika- und dem Dengue-Virus. Zumindest deuten Häufungen von GBS-Fällen nach Ausbrüchen mit diesen Viren darauf hin. Peru hat in dieser Saison bereits knapp 180.000 Fälle an Dengue-Fieber registriert, 310 Personen sind verstorben, berichtete das Gesundheitsministerium. Aber auch eine Influenza-Infektion zum Beispiel kann in seltenen Fällen das Syndorm auslösen. Grisold: "Das ist gutes altes klinisches Wissen, dass irgendein vorangegangener Effekt, nicht unbedingt ein ganz spezifischer, ein Auslöser sein kann."
Könnten die Covid-Impfungen eine Rolle spielen?
Diese Theorie wird vor allem in den sozialen Medien sehr stark diskutiert. "Das Guillain-Barré-Syndrom ist mittlerweile eine bekannte, sehr seltene Nebenwirkung der vektorbasierten Covid-19-Impfstoffe Vakzevria (von Astra Zeneneca, Anm.) und Jcovden (von Johnson & Johnson, Anm.)", heißt es im jüngsten Bulletin zur Arzneimittelsicherheit des deutschen Bundesinstituts für Arzneimittel und Medizinprodukte und des deutschen Paul-Ehrlich-Institus."Ein Zusammenhang mit Covid-19-mRNA-Impfstoffen konnte bislang nicht hergestellt werden."
Aus Sicht der Neurologen Grisold und Berlit sprechen aber einige Argumente gegen Impfungen als Auslöser des Ausbruchs.
Aber was genau spricht gegen Impfungen als Auslöser der Fälle in Peru?
"Das wichtigste Gegenargument ist: Steht ein Guillain-Barré-Syndrom in einem Zusammenhang mit einer Impfung, tritt die Erkrankung rund zwei bis vier Wochen nach der Impfung auf", sagt Berlit. Und zwar in den meisten Fällen nach der Erstimpfung. "Diese liegt aber zumeist rund zwei Jahre, zumindest aber mehrere Monate zurück." Die großen Impfkampagnen sind auch in Peru längst vorbei.
In Österreich sind bisher beim Bundesamt für Sicherheit im Gesundheitswesen (BASG) 77 Meldungen zu GBS in zeitlichem Zusammenhang mit Impfstoffen eingegangen, 47 davon betreffen Covid-Impfstoffe (mit Stand 31.3.2023 bei mehr als 20 Millionen Impfungen). Bei den vektorbasierten Impfstoffen von Astra Zeneca und Johnson & Johnson wurde diese sehr seltene Nebenwirkung in die Produktinformation aufgenommen, weil ein kausaler Zusammenhang mit zu 100 Prozent sicher ausgeschlossen werden konnte, heißt es beim BASG. Das Nutzen-Risiko-Verhältnis spreche aber eindeutig zugunsten der Impfung, weil das Krankheitsrisiko durch eine Coronavirus-Infektion das geringe GBS-Risiko bei Weitem übersteige.
Impfung mit einem mRNA-Impfstoff in Lima in Peru. Bei den mRNA-Impfstoffen gibt es keine Hinweise auf Guillain-Barré-Fälle als mögliche Nebenwirkung.
Ein zweites Argument: GBS-Fälle nach Impfungen mit vektorbasierten Covid-19-Impfstoffen sind milder verlaufen: "Es kam zu Gesichtslähmungen und Gefühlsstörungen, aber nicht zu diesen aufsteigenden Lähmungen aller vier Gliedmaßen unter Einbeziehung der Atemmuskulatur. Die Verläufe nach Impfungen waren also milder, günstiger. Hingegen sind die Fälle derzeit in Peru schwere Verläufe, wie wir sie bisher am häufigsten nach Campylobacter-jejuni-Infektionen sahen", betont Berlit.
Welche Therapiemöglichkeiten gibt es?
Einerseits eine Blutwäsche (Plasmapherese), bei der die Antikörper, die sich gegen den eigenen Körper richten, aus dem Blut gefiltert werden. "Oder es wird hochdosiertes Immunglobulin verabreicht", sagt Grisold. Dabei handelt es sich um behandelte Eiweiße aus einem Pool von Spenderinnen und Spendern, "die sehr viele verschiedene Antikörper enthalten und die offensichtlich in der Lage sind, die schädlichen Antikörper zu blockieren", sagt Berlit. Die Regierung in Peru hat jetzt größere Mengen an Immunglobulinen angekauft und an die wichtigsten Spitäler verteilt.
Kommentare