Corona: Was bedeutet die Ausbreitung neuer Virusvarianten?
Das kranzförmige Coronavirus SARS-CoV-2 versetzte die Welt in einen Ausnahmezustand.
„Mein Covid-Test ist positiv.“ Dieser Satz war in den vergangenen Tagen wieder öfter zu hören: „Die Viruslast im Abwasser beginnt zu steigen – auf derzeit niedrigem Niveau“, sagt der Virologe und Immunologe Andreas Bergthaler, Leiter des Instituts für Hygiene und Angewandte Immunologie, MedUni Wien. „Ob wir am Anfang einer Sommerwelle stehen, lässt sich nicht mit Sicherheit sagen. Es spricht aber einiges dafür, dass neue Untervarianten eine künftige Welle antreiben könnten. Eine Prognose ihrer Intensität ist aber nicht möglich.“
„Nach der großen Covid-Welle im Winter hatten wir eine ruhige Zeit, jetzt sehen wir eine leichte Tendenz nach oben, und diese scheint auf neue Untervarianten des Coronavirus SARS-CoV-2 zurückzuführen zu sein“, erklärt Herbert Oberacher, MedUni Innsbruck, wissenschaftlicher Leiter des SARS-CoV-2 Abwassermonitorings: „Ein Grund zur Besorgnis ist das aber nicht. Aber es zeigt: Das Virus ist nicht weg.“
FLiRT als Auslöser
Die Virusimmunologin Judith Aberle vom Zentrum für Virologe der MedUni Wien gehört zu dem Team, das Abstrichproben aus dem Nasen-Rachen-Raum auswertet, die Ärztinnen und Ärzte einsenden. Auch da gebe es eine leichte Zunahme der positiven Fälle – bei sehr wenigen Einsendungen: „Das bedeutet, dass wenige Menschen so stark erkrankt sind, dass sie zum Arzt gehen.“
Die Untervarianten, die sich ausbreiten, werden mit dem einprägsamen Kürzel FLiRT bezeichnet: Es bezieht sich auf die Bezeichnung von zwei genetische Veränderungen (Mutationen) im Spike-Protein. Dieses aus der Virushülle herausragende Protein ermöglicht es dem Virus, an Zellen anzudocken.
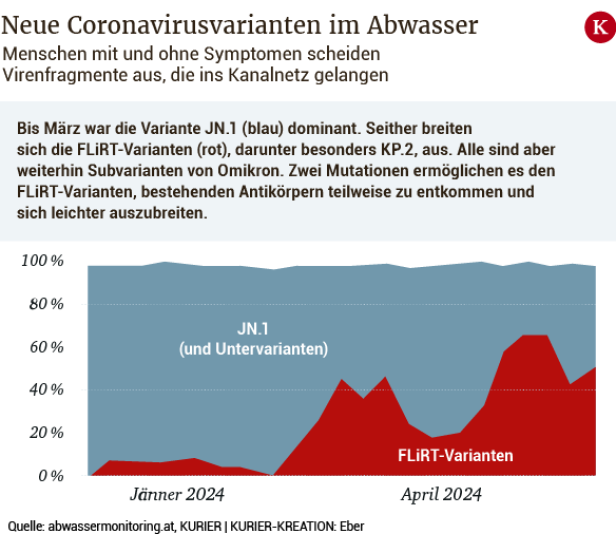
„Dank der Mutationen kann das Virus schützenden Antikörpern entkommen und sich besser ausbreiten.“ Die am stärksten verbreitete derartige Subvariante ist KP.2. „Im Mai war sie in 28 Prozent der analysierten Abwasserproben nachweisbar“, erläutert Bergthaler. Er betont auch, dass die größere „Immunflucht“ dieser Varianten „nicht unbedingt bedeutet, dass sie auch infektiöser sind: Man kann also nicht automatisch von einer großen Welle ausgehen.“ Die Symptome – wie Schnupfen, Husten oder Halsschmerzen – unterscheiden sich nicht von früheren Varianten.
Keine Regelmäßigkeit
Im Gegensatz zu anderen Viren, die klassisch an bestimmte Jahreszeiten gebunden sind, wie etwa auch die Influenza, lasse sich bei SARS-CoV-2 noch nicht vorhersagen, wann der Beginn einer Welle einsetzt – „im Vorjahr war das bereits im Sommer der Fall“, erläutert Aberle. Derzeit werden die meisten Atemwegsinfektionen von anderen Viren, wie etwa herkömmlichen Schnupfenviren oder Adenoviren, verursacht.
Antigentests hält Aberle für sinnvoll: „Erstens zum Schutz von Risikopersonen. Aber auch zum eigenen Schutz: Bei einer Coronavirus-Infektion sollte man sich unbedingt schonen, weil damit das Risiko für Long Covid gesenkt werden kann.“ Und für Risikopersonen sind sie die Voraussetzung dafür, Anspruch auf das antivirale Medikament Paxlovid zu haben.
Impfen erst im Herbst
Für die allgemeine Bevölkerung bringen die FLiRT-Subvarianten keinen speziellen Handlungsbedarf, was das Thema Impfen betrifft: „Im Herbst kommen neue, angepasste Impfstoffe, die gegen die Variante JN.1 gerichtet sind und die von den FLiRT-Varianten genetisch nicht weit entfernt ist“, betont der Infektiologe Herwig Kollaritsch: Hingegen seien die noch verfügbaren XBB 1.5-Impfstoffe von den FLiRT-Varianten immunologisch deutlich weiter entfernt: „Daher ist fraglich, ob sie noch einen guten Schutz vermitteln.“
Deshalb sei es in der Regel besser, mit einer Auffrischung des Impfschutzes bis in den Herbst zu warten: „Bei speziellen Risikopersonen, wie stark Immungeschwächten, kann es im Einzelfall anders aussehen, aber das sind Einzelfallentscheidungen, die mit den behandelnden Ärzten getroffen werden.“
Vogelgrippe: Wie groß ist die Gefahr?
Für internationale Aufmerksamkeit sorgt derzeit auch die Entwicklung bei den Vogelgrippenviren. Woche hat die Weltgesundheitsorganisation den ersten Todesfall eines Menschen mit dem Vogelgrippevirus A(H5N2) gemeldet. Am Vogelgrippevirus A(H5N1) sind seit 2003 insgesamt 463 Menschen verstorben. Im März und April 2024 wurden in den USA erstmals auch Infektionen in Milchkuh-Herden nachgewiesen. Drei Farmarbeiter infizierten sich und erkrankten mild – die ersten beiden nur an Bindehautentzündung, der dritte auch an Atemwegssymptomen wie Husten.
Die europäische Gesundheitsbehörde ECDC schätzt ein Infektionsrisiko für die Bevölkerung in Europa als gering ein.
„Vogelgrippeviren in Vögeln, Geflügel oder auch Säugetieren können Menschen derzeit nur schlecht infizieren“, sagt die Virologin Judith Aberle. „Es sind keine fortgesetzten Infektionen von Mensch zu Mensch bekannt.“ Eine genaue Überwachung sei aber wichtig, betont Infektiologe Herwig Kollaritsch – denn das Virus könnte sich besser an den Menschen anpassen. In diesem Fall könnten relativ rasch Pandemieimpfstoffe hergestellt werden.


Kommentare