Aggressive Superkeime werden in Europa zu gewaltigem Problem
Die Debatte um Gastpatienten in Wiener Spitälern spitzt sich zu.
Quer durch Europa sorgt derzeit eine Studie für Aufsehen: Eine internationale Forschergruppe hat in 244 Spitälern aus 32 europäischen Ländern (darunter auch Österreich) fast 2000 Proben eines gefährlichen Krankheitserregers gesammelt: Und zwar eines Auslösers gefährlicher Lungeninfektionen (Klebsiella pneumoniae), der bereits gegen eine wichtige Gruppe von Reserveantibiotika (Carbapeneme) resistent ist.
Am britischen Wellcome-Sanger-Institut wurde die gesamte genetische Information dieser extrem resistenten Bakterien analysiert und verglichen: Welche gleichen – wie eineiige Zwillinge – einander, welche waren genetisch sehr ähnlich, welche nicht? Welche hatten wo gemeinsame Vorfahren?
Ausbreitungswege
Damit konnten die Forscher die Ausbreitungswege der Bakterien nachzeichnen: "Und dabei haben wir festgestellt, dass sich zumindest diese extrem resistenten Keime nicht über Lebensmittel, die Landwirtschaft oder die Umwelt unter den Menschen ausbreiten", sagt Hajo Grundmann, Letztautor der Studie (Magazin Nature Microbiology) und Leiter des Instituts für Infektionsprävention und Krankenhaushygiene am Universitätsklinikum Freiburg im Gespräch mit dem KURIER.

Hajo Grundmann, Universitätsklinikum Freiburg.
"Diese Bakterien verbreiten sich in den Krankenhäusern – und zwischen Krankenhäusern, die eng zusammenarbeiten und Patienten untereinander verlegen." Je näher die Krankenhäuser, desto ähnlicher waren die Erreger. "Die Keime, die wir in den Krankenhäusern gesehen haben, haben typischerweise nichts mit den Erregern zu tun, die in der Massentierhaltung oder im Wasser vorkommen – was aber nicht heißt, dass man auch dort gegen resistente Keime vorgehen muss."
Bei diesen extrem aggressiven Bakterien handle es sich "um die am raschesten wachsende Antibiotika-Resistenz-Bedrohung in Europa", schreibt eine der Co-Autorinnen von Grundmann. Tatsächlich hat sich die Anzahl der Todesfälle, die sich auf eine Infektion mit solchen Erregern zurückführen lassen, in Europa zwischen 2007 und 2015 mehr als versechsfacht – von 341 im Jahr 2007 auf 2094 im Jahr 2015.
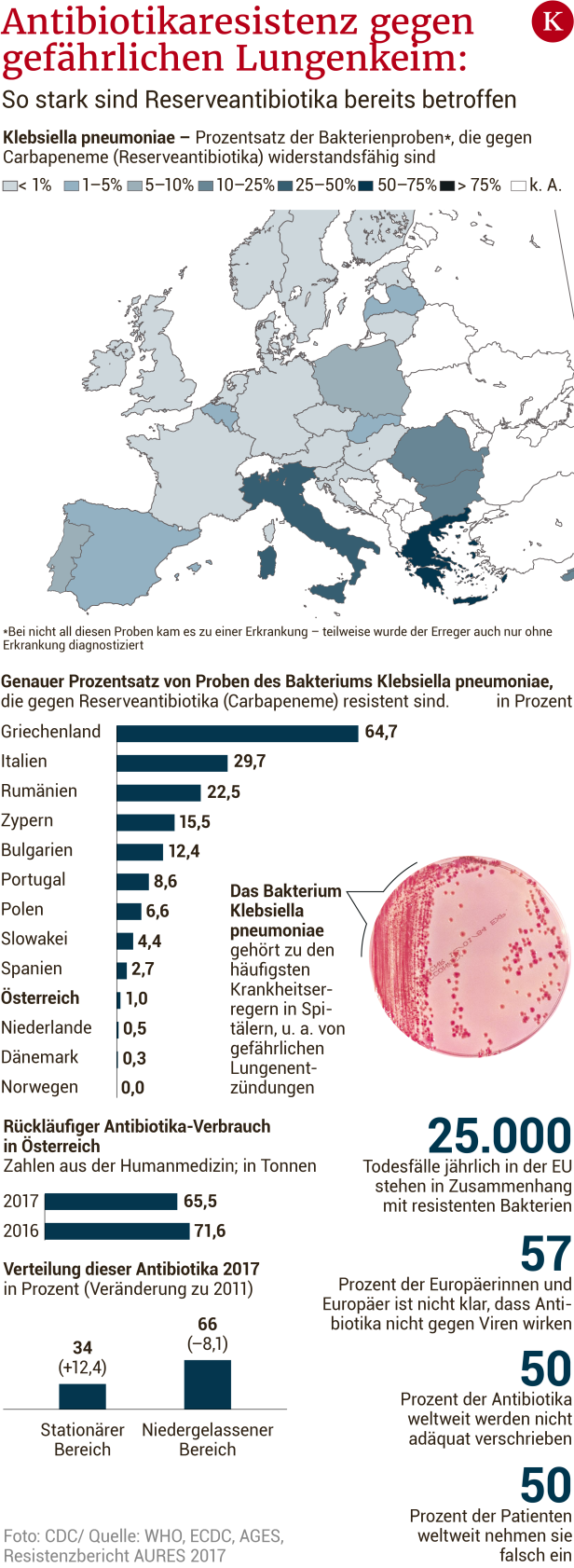
Am stärksten betroffen in Europa sind Länder in Süd- und Südosteuropa. In Griechenland sind bereits zwei Drittel der Proben von Bakterien der Spezies Klebsiella pneumoniae extrem resistent, in Italien ist es rund ein Drittel. In Österreich ist es rund ein Prozent (siehe obenstehende Grafik). "Nördlich der Alpen sind wir noch im trockenen Bereich", sagt Grundmann: "Aber wir müssen aufpassen, dass diese Keime nicht dauerhaft eingeschleppt werden."
Einschleppungen
Einzelne Einschleppungen gebe es in Österreich oder Deutschland immer wieder: Etwa durch Urlauber, die im Süden in einem Spital waren. "Wichtig ist deshalb, dass diese Risikopatienten erkannt und sofort isoliert werden, bis ein Befund vorliegt."
Die wichtigste Maßnahme sei deshalb genaues Nachfragen: "Waren Sie in den vergangenen zwölf Monaten in einem Krankenhaus? Im Inland? Im Ausland?"
Grundmann erzählt von einem Krankenhaus in Deutschland, in dem nicht nachgefragt wurde: Daraufhin gab es dort zwischen 2010 und 2013 einhundert Infektionen mit einem aus Griechenland eingeschleppten multiresistenten Bakterium: "Da waren leider auch Todesfälle dabei. Das Problem ist: Wenn sich der Erreger einmal im Spital festgesetzt hat, wird man ihn nur mehr schwer los."
Schwierige Therapie
Und sind einmal die wichtigsten Reserveantibiotika wirkungslos, werde die Therapie schwierig. Denn noch gebe es keine neuen hochwirksamen Präparate: "Die Pharmaindustrie arbeitet daran, aber vorerst fehlt der durchschlagende Erfolg – die derzeit zur Verfügung stehenden neuen Medikamente wirken nicht gegen alle Resistenzen." Und alte Präparate aus den 50er Jahren, die jetzt im Notfall auch wieder eingesetzt werden, hätten viele Nebenwirkungen.
Grundmann ist davon überzeugt, dass durch verstärkte Infektionskontrollen von Krankenhauspatienten das Resistenzproblem beherrsch werden kann. "Wir sind optimistisch, dass wir mit guter Krankenhaushygiene die Verbreitung dieser Erreger nicht nur verzögern, sondern auch erfolgreich kontrollieren können."
Stabile Situation
Insgesamt – über alle Krankheitserreger gesehen – gebe es in Österreich eine "stabile Resistenzsituation", heißt es in einem Bericht des Gesundheitsministeriums (Aures-Bericht, 2017). Allerdings: Zwischen 10 und 25 Prozent vieler Keime sind gegen unterschiedliche Antibiotika resistent. Deshalb sei es zunehmend wichtig, vor der Therapie etwaige Resistenzen im Labor abzuklären – um gleich mit der richtigen Therapie beginnen zu können, betonen Experten.
Dass die Warnungen vieler Mediziner und Mikrobiologen nicht übertrieben sind, bestätigte kürzlich auch WHO-Generaldirektor Tedros Adharnom Ghebreyesus: "Die Antibiotikaresistenz droht, 100 Jahre medizinischen Fortschritts zunichtezumachen.“ Resistenz bedeutet: Krankmachende Bakterien können durch das Antibiotikum nicht mehr zur Gänze vernichtet werden – einige Bakterien überleben und nur die vermehren sich.
Das Bakterium Klebsiella pneumoniae gehört beim Menschen eigentlich zu den normalen Bewohnern des Darms. In anderen Körperregionen kann es jedoch als Krankheitserreger auftreten. Seit 20 Jahren aber hat sich das Problem verschärft: Denn rund um das Jahr 2000 traten erstmals vielfach resistente Formen dieser (und anderer) Darmkeime auf, die eine ganz besondere Eigenschaft haben: Sie können Enzyme bilden, die wichtige Reserveantibiotika aufspalten und damit unwirksam machen. Schwere und auch nicht behandelbare Lungenentzündungen, Wundinfektionen und Blutvergiftungen können im schlimmsten Fall die Folge sein.
Wird im Spital ein derartiger Erreger festgestellt, heißt das nicht, dass sofort eine Therapie eingeleitet wird. "Eine Behandlung erfolgt nur dann, wenn der Patient eine Infektion entwickelt – und die Ursache dieser Infektion dieser Erreger ist", sagt Infektionsspezialist Hajo Grundmann. "Ansonsten gehen wir davon aus, dass der Keim mit der Zeit auch wieder verschwindet."
Die neue Studie zeigte auch, dass sich die extrem resistenten Keime in den Spitälern stärker und rascher ausbreiten als andere Erreger. Der Grund dafür ist einfach erklärt: Wenn man mit den zur Verfügung stehenden Therapien zwar alle anderen Keime ausrotten kann, aber nicht solche "Superkeime", können sich letztere überall dort gut im Körper eines Patienten vermehren, wo alle anderen Bakterien bereits abgetötet sind.
Kommentare