Antibiotika: Wann soll man aufhören?
Darmbakterien unter dem Mikroskop: Probleme mit Antibiotikaresistenzen.
Es ist so etwas wie eine medizinische Alltagsweisheit: "Eine Packung Antibiotika immer fertig nehmen – sonst besteht die Gefahr, dass nicht alle Krankheitskeime abgetötet werden und diese übrig gebliebenen Bakterien resistent (widerstandsfähig) gegen das Antibiotikum werden."
Auch die Weltgesundheitsorganisation WHO empfiehlt aus diesem Grund, Antibiotika-Packungen immer aufzubrauchen.
Doch britische Infektionsexperten hinterfragen das in einem Artikel im British Medical Journal (der KURIER berichtete): In den meisten Fällen gebe es keinen Beweis dafür, dass eine kürzere Behandlung weniger effektiv ist – oder gar die Bildung resistenter Bakterien fördert.
Lesen Sie bitte unterhalb der Info-Grafik weiter
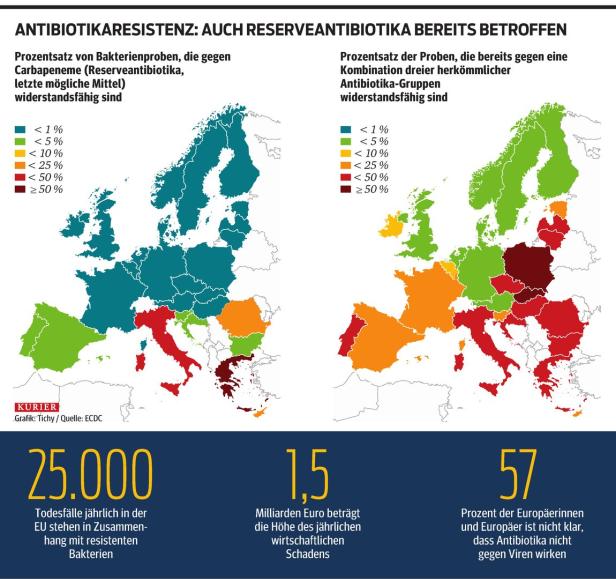
Mehrfachresistent
Die meisten der heutigen Antibiotika seien bis Mitte der 80er-Jahre auf den Markt gekommen: "Damals gab es natürlich auch schon regional Resistenzen. Aber die großen globalen Probleme kamen erst später: Anfang der 90er-Jahre das weltweite Auftreten von Staphylokokken (kommen z. B. in Lebensmitteln vor, Anm.), die gegen mehrere Antibiotika resistent sind. Um 2000 dann resistente Darmkeime – und seit rund 2010 "hyperresistente Keime", bei denen zumindest drei wichtige Antibiotika-Gruppen nicht mehr wirken. "Deshalb war früher auch die genaue Therapiedauer nicht so ein Thema. Heute bräuchten wir aber für die Anwendungsdauer – und auch die Dosierung – vieler Präparate neue Richtlinien." Wobei es eine Faustregel gibt: "Jede Antibiotika-Verschreibung bis zu sieben Tagen scheint kein großes Risiko für eine Resistenzbildung zu bedeuten."
Beim Antibiotika-Einsatz dürfe man auch nicht nur auf den Krankheitserreger sehen: "Sie bekommen ein Medikament gegen einen Erreger in der Lunge und die Lungenentzündung ist vielleicht schon nach dem dritten Tag geheilt. Aber dasselbe Antibiotikum wirkt z. B. auch im Darm – und dort wird bei längerer Therapie möglicherweise ein Keim resistent."
Wohin der Trend geht
Deshalb gehe der Trend heute in die Richtung, eher stärker, aber dafür nicht zu lange zu behandeln. "Vereinfacht gesagt: Wo man früher gesagt hat, ,eine Tablette über zehn Tage‘, geht es heute in die Richtung ,zwei Tabletten über fünf Tage‘. Ein Beispiel dafür sind Atemwegsinfekte. Die Entscheidung muss aber der Arzt treffen." Die schlechteste Variante sei "eine zu geringe Dosis bei zu geringer Einnahmedauer".
Die britischen Experten stellen die Frage, ob es möglicherweise nicht das Beste wäre, die Behandlung zu beenden, wenn es den Patienten besser gehe. Janata: "Das darf man nicht verallgemeinern – und auch nicht dem Patienten überlassen, der braucht eine klare Ansage vom Arzt. Eigenmächtig sollte man die Therapie auf keinen Fall frühzeitig beenden."
Lange Therapien
Beispiel Streptokokken-Angina: "Vielen Patienten geht es nach drei bis fünf Tagen gut. Trotzdem sollte hier auf keinen Fall die durchschnittliche Behandlungsdauer von zehn Tagen unterschritten werden, um den Heilungserfolg nicht zu gefährden." Auch bei Tuberkulose, Herzklappenentzündungen oder Knocheninfekten muss unbedingt über einen langen Zeitraum therapiert werden.
Janata betont aber auch, dass sich international die Diskussion um Resistenzen deutlich in Richtung Tierhaltung verlagert: "Bei mangelnder Hygiene finden die resistenten Keime aus dem Stall ihren Weg in die Küche. Auch das muss mehr thematisiert werden."
Kommentare