Psoriasis-Therapie: Neue Hoffnung dank Biologika

Psoriasis ist eine enorm belastende Hauterkrankung. Die systemische Behandlung mit Biologika kann die Lebensqualität von Betroffenen wiederherstellen.
Zusammenfassung
- Biologika bieten neue Hoffnung für Psoriasis-Patienten durch gezielte Hemmung entzündungsfördernder Botenstoffe.
- Psoriasis und Psoriasis-Arthritis sind belastende, chronische Erkrankungen mit komplexen Ursachen
- Neben Biologika bleiben Hautpflegeprodukte wie rückfettende Salben wichtig für die Therapie von Schuppenflechte.
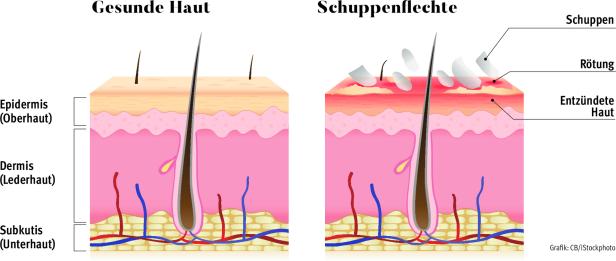
Menschen mit Psoriasis fallen nicht auf. Sie fallen nicht auf, weil man sie nicht sieht. Nicht bei gesellschaftlichen Veranstaltungen, nicht in der Straßenbahn, nicht am Arbeitsplatz – und schon gar nicht im Schwimmbad. Obwohl die Schuppenflechte nicht ansteckend ist, leiden Betroffene unter dem Stigma, das das Erscheinungsbild dieser Hauterkrankung mit sich bringt. Gekennzeichnet von geröteten, silbrig schuppenden Hautarealen, die alle Körperregionen betreffen können, treibt die chronisch-entzündliche Hauterkrankung viele in die soziale Isolation. „Die Krankheit hat massive Auswirkungen in allen Bereichen – körperlich, sozial und emotional“, bestätigt Priv.-Doz. Dr. Wolfgang Weger von der Universitätsklinik für Dermatologie und Venerologie an der Med Uni Graz. Er betont: „Studien zeigen, dass die Lebensqualität von Psoriasis-Patienten ähnlich stark eingeschränkt ist wie die von Menschen mit schweren Herz-Kreislauf-Erkrankungen oder Krebs.“ Doch nicht nur das äußere Erscheinungsbild belastet. Juckreiz, Spannungsgefühl der Haut und schmerzhafte Risse erschweren den Alltag zusätzlich.
Das Immunsystem greift an
Psoriasis ist eine weltweit verbreitete Erkrankung. In der westlichen Welt sind zwei bis drei Prozent der Bevölkerung betroffen. Auf Österreich heruntergebrochen betrifft die Hauterkrankung bis zu 276.000 Personen.
Dabei handelt es sich um eine chronische immunmediierte Erkrankung bei der es zu einer stark beschleunigten Zellneubildung kommt: Statt sich innerhalb von 28 Tagen zu erneuern, durchläuft die Haut diesen Prozess in nur wenigen Tagen.
Die häufigste Form ist die Psoriasis vulgaris (Plaque-Psoriasis), von der 80 bis 90 Prozent der Betroffenen betroffen sind.
Weitere Formen sind:
- Psoriasis guttata (2 bis 18 Prozent)
- Pustulöse Psoriasis (2 bis 4 Prozent)
- Generalisierte pustulöse Psoriasis (0,25Prozent)
- Psoriasis (0,25Prozent)
- Psoriasis-Arthritis, die nicht nur häufig vorkommt, betroffen sind 20-40 Prozent aller Psoriatiker, sondern auch schwerwiegende Folgen haben kann.
Zusätzlich kann die Erkrankung auch die Nägel betreffen. Eine Nagelpsoriasis zeigt sich durch kleine Dellen (Tüpfelnägel), eine Verdickung des Nagels oder gelblich-braune Verfärbungen (Ölnagel). In manchen Fällen kann sich der Nagel sogar ablösen.
Psoriasis-Arthritis (PsA) ist eine chronisch-entzündliche Gelenkserkrankung, die bei etwa 20 bis 40 Prozent der Menschen mit Haut-Psoriasis auftritt. Fälschlicherweise wurde sie in der Vergangenheit oft als kleine Schwester der Psoriasis bezeichnet. Aber: Sie ist weit mehr als eine bloße Begleiterscheinung.
Zeitlich gesehen folgt die Psoriasis-Arthritis meist den Hautmanifestaionen und sie kann unbehandelt zu irreversiblen Gelenkschäden und einer erheblichen Einschränkung der Lebensqualität führen kann.
Kann gesamtes Gelenkssystem treffen
Während Psoriasis vor allem durch schuppende Hautveränderungen auffällt, betrifft Psoriasis-Arthritis das gesamte Bewegungssystem. Gelenkschmerzen, Steifheit und Schwellungen sind typische Symptome, die vor allem morgens oder nach längeren Ruhephasen auftreten. Die Entzündung kann nicht nur große und kleine Gelenke betreffen, sondern auch Sehnen, Bänder und sogar die Wirbelsäule. In einigen Fällen sind auch innere Organe in den Krankheitsprozess involviert.
Fehlgeleitete Immunreaktion
Die genauen Ursachen sind noch nicht vollständig geklärt, doch eine fehlgeleitete Immunreaktion spielt eine zentrale Rolle. Genetische Faktoren, Umweltfaktoren wie Infektionen oder Stress sowie bestehende Entzündungsprozesse der Haut-Psoriasis tragen zur Krankheitsentstehung bei. Anders als bei der klassischen rheumatoiden Arthritis sind bei PsA oft asymmetrisch verteilte Gelenke betroffen, und die Krankheitsverläufe sind individuell sehr unterschiedlich – von milden Formen bis hin zu schweren, deformierenden Schäden.
Auf Symptome achten
Da Psoriasis-Arthritis schleichend beginnt und zunächst unspezifische Beschwerden verursachen kann, wird sie oft spät erkannt. Eine frühzeitige Diagnose ist jedoch entscheidend, um dauerhafte Schäden zu verhindern. Moderne Behandlungsansätze kombinieren entzündungshemmende Medikamente (NSAR), krankheitsmodifizierende Antirheumatika (DMARDs) und zielgerichtete Biologika, wie sie auch bei der Haut Psoriasis in Einsatz sind und gezielt in das Immungeschehen eingreifen. Ergänzend spielen Physiotherapie, Bewegung und eine gesunde Lebensweise eine wichtige Rolle.
Nicht nur die Gene entscheiden
Einerseits gibt es für die Schuppenflechte eine genetische Veranlagung, wobei man nicht vorhersagen kann, ob sich unter dieser Voraussetzung tatsächlich immer eine Psoriasis entwickeln muss. So gut wie sicher ist jedoch, dass es Auslöser braucht, die die Entwicklung der Hautkrankheit begünstigen. Weger: „Das können Stress oder Traumata sein, aber auch Infektionen sowie die Einnahme von Medikamenten wie etwa Betablocker können eine Psoriasis auslösen. Maßgeblich beteiligt sind bei der Entstehung die Entzündungsfaktoren TNF-Alpha, Interleukin 17 und Interleukin 23. Diese Botenstoffe des Immunsystems sind bei Psoriasis übermäßig aktiv und führen zur besagter beschleunigte Zellerneuerung. Neue Therapien setzen dabei an, diese zu blockieren.
Mehr als Symptomfreiheit
Für Patienten mit schwerer Psoriasis, braucht es eine schnelle und effektive Therapie. „Gerade bei Fällen, wo Arbeitsunfähigkeit im Raum steht, ist es wichtig, dass wir eine Therapie haben, die rasch wirkt und den Patienten ermöglicht, wieder am Leben teilzunehmen“, erklärt Weger.
Bevor die Therapieentscheidung fällt, muss die Schwere der Psoriasis bewertet werden. Dafür gibt es mehrere Scores, einer der wichtigsten ist der PASI-Score (Psoriasis Area and Severity Index), der die Ausdehnung, Rötung, Schuppung und betroffenen Hautstellen erfasst. „Eine Psoriasis mit einem PASI-Wert über 10 gilt als mittelschwer bis schwer und sollte systemisch behandelt werden“, so Weger. Doch der PASI allein reicht nicht aus: Schmerzen, Juckreiz, Lebensqualität oder Nagelbeteiligung werden hier nicht berücksichtigt, obwohl sie die Patienten stark beeinträchtigen. Daher sollten diese Symptome beziehungsweise die klinische Manifestationen der Psoriasis in die Wahl der Behandlung miteinbezogen werden.
Obwohl das vorrangige Ziel einer Behandlung die Reduktion des PASI-Scores von mindestens 75 Prozent, idealerweise sogar eine Reduktion um 90 , oder auch ein absoluter PASI-Wert unter drei ist, wird der Therapieerfolg nicht nur am Rückgang der Hautveränderungen gemessen. „Gerade bei Psoriasis geht es nicht um das Fehlen von Krankheit, sondern, wie die WHO Gesundheit definiert: um allgemeines körperliches, geistiges und soziales Wohlbefinden“, so Weger.
Doch was wünschen sich die Patienten selbst? Vor allem eines: ein normales Leben ohne Juckreiz, Schmerzen oder sichtbare Hautveränderungen. Dabei ist die Therapietreue entscheidend – doch genau hier liegt die Herausforderung. „Cremes sind oft schwer durchzuhalten, besonders wenn große Hautareale betroffen sind. Auch bei Tabletten ist die Adhärenz – die Treue – nicht immer ideal“, so Weger.
Gamechanger Biologika
Eine systemische Therapie mit Biologika bietet deshalb eine vielversprechende Alternative: dabei handelt es sich um biotechnologisch hergestellte Medikamente, die in das Immunsystem eingreifen und ganz gezielt diese entzündungsfördernden Botenstoffe hemmen, die für die Schuppenflechte verantwortlich sind. Sie sind für die Dauertherapie gedacht und werden subkutan über Spritzen verabreicht.
Mittlerweile gibt es am österreichischen Markt eine Reihe verschiedener Biologika, die in den Krankheitsmechanismus eingreifen und die Entzündungsfaktoren blockieren:
- TNF-Hemmer: diese blockieren den Tumornekrosefaktor (TNF-Alpha), der Entzündungen verstärkt.
- Interleukin-12/23-Hemmer: diese hemmen gezielt IL-12 und IL-23, die an der Entzündungsreaktion beteiligt sind
- Interleukin-17-Hemmer: diese blockieren IL-17, das eine Schlüsselrolle bei Psoriasis spielt.
- Interleukin-23-Hemmer: diese hemmen IL-23, das Entzündungsprozesse bei Psoriasis antreibt.
Dank dieser modernen Biologika-Therapien kann heute einer Vielzahl von Patienten ein nahezu erscheinungsfreies Leben ermöglicht werden. „Und damit die Rückkehr in den Alltag – ohne Juckreiz, ohne Schmerzen, ohne Stigma“, so Weger.
Biologika haben die Behandlung von Psoriasis revolutioniert und helfen vielen Patienten, nahezu erscheinungsfrei zu werden. Doch auch mit medikamentöser Behandlung bleibt die richtige Hautpflege unerlässlich, betont Apothekerin Heidelinde Hausner: „Auch wenn Biologika sehr effektiv sind, bleibt die Hautpflege ein wichtiger Bestandteil der Therapie. Wie man die Haut am besten pflegt, auf welche Inhaltsstoffe man achten muss und was innerlich hilft.
Pflegeprodukte bei Trockenheit und Juckreiz
„Herkömmliche Seife sollte vermieden werden“, rät Hausner. Stattdessen empfiehlt sie rückfettende Ölbäder und Duschöle. Für die Basistherapie sind rückfettende Salben oder Lotionen mit Harnstoff oder Salicylsäure sinnvoll. Totes-Meer-Salz-Bäder können ebenfalls helfen.
Wichtige Inhaltsstoffe
Produkte mit Harnstoff, Glycerin, Hyaluronsäure und Panthenol sind besonders empfehlenswert, da sie Feuchtigkeit spenden und die Haut beruhigen. Ceramide stärken die Hautbarriere, und Aloe Vera sowie Zink wirken entzündungshemmend. Auf Produkte mit Alkohol oder Duftstoffen sollte man hingegen verzichten.
Effektivität von Kortison-Cremes und Vitamin-D3-Analoga
„Kortison-Cremes wirken schnell und effektiv, sollten aber nur kurzfristig angewendet werden, da die Haut dünner wird“, erklärt Hausner und warnt gleichzeitig vor dem so genannten Absetzeffekt: „Ein plötzlicher Stopp kann einen stärkeren Schub auslösen. Vitamin-D3-Analoga sind besser verträglich für eine langfristige Anwendung und verhindern übermäßige Verhornung. Beide Präparate können auch kombiniert werden.“
Natürliche Heilmittel
Viele pflanzliche Heilmittel wie Aloe Vera, Kamille, Ringelblume oder Nachtkerzenöl wirken beruhigend und entzündungshemmend. „Es lohnt sich, verschiedene Produkte auszuprobieren, um das passende für die eigene Haut zu finden“, so Hausner
Stärkung der Hautbarriere
Feuchtigkeitspflege ist entscheidend, um die Hautbarriere zu stärken und die Aufnahme von Wirkstoffen zu fördern. „Zuerst die Medikamentencreme auftragen, danach feuchtigkeitsspendende Produkte verwenden“, empfiehlt Hausner.
Pflege für empfindliche Hautstellen
Für die Kopfhaut empfiehlt Hausner milde medizinische Shampoos mit Ketoconazol oder Teer. Im Gesicht sind hypoallergene, rückfettende Produkte besser verträglich, ebenso wie mineralisches Make-up.
Hautpflege bei akutem Schub und in der Remissionsphase
Während eines Schubs sollte die Hautpflege besonders sanft sein: „Lauwarmes Wasser und kurze Duschen sind wichtig. Reichhaltigere Pflege schützt die Haut vor Reizungen.“ In der Remissionsphase kann die Pflege wieder leichter ausfallen.
Kommentare