Torpedo auf eine laufende Reform
Es war im Juni 2012. Der Obmann des Hauptverbands der Sozialversicherungsträger war ein gewisser Hans Jörg Schelling. Chefverhandler der Länder waren Josef Pühringer (Oberösterreich) und Sonja Wehsely (Wien), für die Bundesregierung saßen die Minister Maria Fekter und Alois Stöger am Verhandlungstisch.
„Wir hatten damals Kostensteigerungen im Gesundheitsbereich von durchschnittlich 5,2 Prozent pro Jahr. Das war ein finanziell nicht mehr gangbarer Weg“, erinnert sich Josef Probst, Generaldirektor im Hauptverband der Sozialversicherungsträger. Auch Probst war 2012 mit von der Partie. Wegen der unhaltbaren Kostensteigerungen hatten sich die Zahler im Gesundheitssystem – die Länder für die Spitäler und die Krankenkassen für die Arztpraxen – an einen Tisch gesetzt und nach den Löchern gesucht, durch die ihnen das Geld davon rann. Erkenntnis: Die Doppelstrukturen – Spitäler plus deren Ambulanzen auf der einen Seite, Arztpraxen auf der anderen – seien zu beseitigen. Schlussfolgerung: Die Zahler müssten künftig zusammenarbeiten, anstatt sich die Patienten wechselseitig zuzuschieben. „Schelling hat damals die Gunst der Stunde für den Paradigmenwechsel genutzt“, sagt Probst im Rückblick anerkennend.
Seither wird in großen, aber vor allem auch in vielen kleinen Schritten am Umbau des Systems gearbeitet. „Die Welt ändert sich nicht freiwillig“, sagt Probst lakonisch.
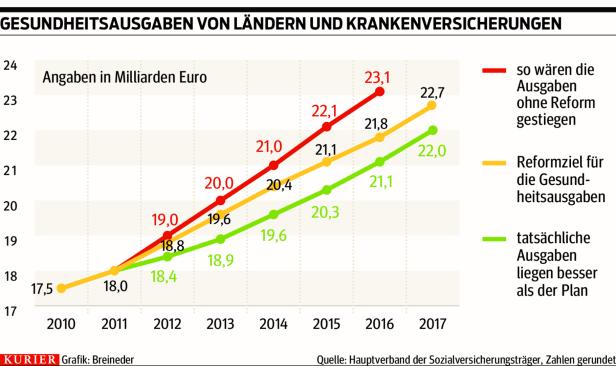
Und diese Reform dürfte tatsächlich zu einem Erfolg führen. Das belegen die Zahlen. Politik und Kassen haben im Gesundheitssystem ein Ausgabenlimit eingezogen, indem die jährlichen Kostensteigerungen von den unhaltbaren 5,2 Prozent schrittweise Jahr für Jahr auf 3,2 Prozent Steigerung absinken (das Limit ist die gelbe Linie in der Grafik ). Dieses Ausgabenlimit wird seither nicht nur eingehalten, sondern Jahr für Jahr unterschritten – 2015, 2016 und 2017 um jeweils 700 bis 800 Millionen (Grafik, grüne Linie).
Und das Schöne daran, sagt Probst, „für die Patienten wurden die Leistungen besser, obwohl wir den Kostenanstieg bremsen“.
Wie das geht?
Beispiel PinzgauDort gab es zwei Orte mit jeweils einem Radiologen und je einer Radiologie-Ambulanz, also vier Möglichkeiten zum Röntgen in zwei Orten. Die Ambulanzen wurden vom Land bezahlt, die Praxen von der Kasse. Seit die beiden niedergelassenen Ärzte in Pension sind, betreiben Land und Gebietskrankenkasse gemeinsam die beiden Ambulanzen. Die Praxen gibt es nicht mehr. Dafür wurde eine dritte Ambulanz in einem dritten Ort eröffnet. Die Pinzgauer haben nun mehr Radiologie-Service für weniger Geld.
Beispiel Kirchdorf in OberösterreichDa gab es eine Kinderambulanz im Spital und einen niedergelassenen Kinderarzt. Arztpraxis und Ambulanz sind nun zu einer Gruppenpraxis verschmolzen, in der auch die Spitals-Kinderärzte tätig sind. Inzwischen ist die Gruppenpraxis auch räumlich ins Spital übersiedelt. So wird die Infrastruktur besser genutzt und die Patienten haben eine kontinuierliche Betreuung, weil sie an ein und derselben Stelle vom selben Personal behandelt werden.
Beispiel Schärding/PassauDie Kinderabteilung im Krankenhaus Schärding ist aufgelöst, dafür zahlt die Gebietskrankenkasse Geld über die Grenze in das – auch personell – qualitativ besser ausgestattete Passauer Spital. Spitalsbereinigungen, die zwischen Burgenland und Niederösterreich nicht gelangen, gelingen inzwischen sogar grenzübergreifend mit Deutschland.
Genau jetzt, wo die Gesundheitsreform von 2012 voll angelaufen ist, droht jedoch ein Torpedo von der türkis-blauen Regierung. Sie will die Krankenkassen zentralisieren, aber die Krankenanstalten bei den Ländern lassen. Die Krankenkassen zentral aus Wien gesteuert, die Spitäler lokal verortet – wie so die Kooperation der Zahler funktionieren soll, ist schleierhaft. „Das würde alles zerstören, was wir angefangen haben“, sagt ein Spezialist aus der OÖ-Krankenkasse.
Auch im Großen steht der nächste Reformschritt bevor. Ein österreichweiter Großgeräteplan ist bereits in Funktion. Ab 2019 sollen auch die Medikamente für die Spitäler zentral eingekauft werden, wodurch Rabatte zu erwarten sind. Probst: „Darüber hinaus haben wir mit den Benelux-Staaten einen Vertrag geschlossen, dass wir in Zukunft gemeinsam einkaufen. Wenn wir für 40 statt für neun Millionen Patienten mit der Pharmaindustrie verhandeln, können wir bessere Konditionen erzielen.“
Eine Frage kann im Hauptverband keiner beantworten: Warum die Regierungen der letzten Jahre kein einziges Mal die Fortschritte der Gesundheitsreform der Öffentlichkeit zur Kenntnis brachten.
Kommentare